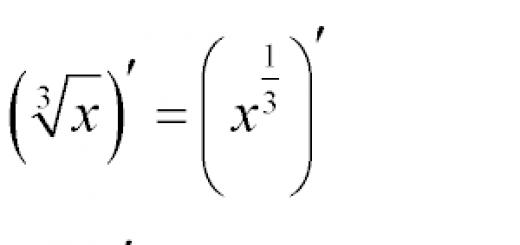Военный врач – это человек с высшим медицинским образованием, который имеет воинское звание.
У военных врачей есть особое нейтральное положение, которое был закреплено за ними в 1864 году Женевской конвенцией. Согласно конвенции военные врачи обязаны выполнять только медицинские обязанности, оказывать помощь пострадавшим от военных действий либо вооруженных конфликтов без исключений.
В армии военные врачи считаются наиболее важными фигурами. Без этой категории военных армия не смогла бы существовать. Врач следит за здоровьем солдат, оказывает им необходимую медицинскую помощь в случае необходимости.
Обязанности военного врача
Военный врач должен иметь командирские навыки и уметь организовать медицинскую службу, также важна способность решать задачи оказания медицинской помощи, как в мирное время, так и в условиях вооруженных конфликтов или военных действий.
Врач должен следить за состоянием здоровья военных, при необходимости оказывать медицинскую помощь либо направлять к узкому специалисту.
Врач обязан оказывать помощь всем без исключения.
Военный врач хирург
Военный врач хирург осуществляет лечение и отвечает за перевозку раненых с мест военных конфликтов.
Современное оружие способно наносить большой процент тяжелых увечий человеку, что приводит к некоторым трудностям при лечении и перевозке пострадавших в ходе военных действий.
Военный хирург отличается от гражданского методами лечения в условиях военных конфликтов. Врач оказывает многопрофильную помощь, поэтому, должен разбираться во всех областях хирургии.
Современное оборудование, которым оснащены военно-полевые госпитали, новые хирургические технологии позволяют оказать квалифицированную помощь пострадавшим и сохранить жизнь.
В мире появляются все новые виды оружия, в научных лабораториях военной хирургии исследуют поражающее воздействие современного оружия и разрабатывают новые хирургические приспособления, которые можно использовать в военно-полевых условиях с минимальным риском для жизни пострадавшего.
Военный врач стоматолог
Военный врач стоматолог организует медицинскую помощь и лечение раненым с повреждениями челюстно-лицевой области.
В процессе обучения курсанты изучают стоматологические заболевания и травмы, наблюдая за состоянием больных в клинике. Однако с боевыми травмами будущие военные стоматологи не сталкиваются, что затрудняет проведение практических занятий и усвоение программных вопросов.
Военный санитарный врач
Военный врач санитарный осуществляет надзор за санитарным состоянием войска, сбережением их здоровья, устранением внешних неблагоприятный факторов, а также контролирует качество продуктов питания, что позволяет повысить профессиональную способность армии страны.
Военный ветеринарный врач
Военный врач ветеринар осуществляет охрану здоровья животных в войсках, восстанавливает их пригодность к службе, обеспечивает контроль за поставками мяса и продуктов животноводства.
Как стать военным врачом?
Военный врач профессия не из легких, чтобы стать специалистом в этой области необходимо, прежде всего, обладать выдержкой, военной дисциплиной, незаурядными знаниями. Многие военные врачи с юных лет приучаются к военной жизни, большинство перед поступлением в ВУЗ оканчивают военные лицеи.
После получения аттестата о среднем образовании человек, планирующий стать военным врачом, должен поступить в медицинский университет.
Для подготовки квалифицированного специалиста требуется время - шесть лет обучения, и один-два года интернатуры. Кроме этого, любой врач, должен регулярно повышать свою квалификацию, так как медицинская наука не стоит на месте, следует быть в курсе новых методик лечения.
Первые четыре курса обучения могут происходить в любом медицинском институте, но на пятом курсе следует перевестись на военно-медицинский факультет (к примеру, в Санкт-Петербургскую Военно-медицинскую академию).
Военные врачи более глубоко изучают предметы важные для военных (хирургия, радиология, токсикология, военно-полевая терапия), но диплом практически не отличается от гражданского врача.
Практика курсантов военно-медицинских ВУЗов проходит на месте службы, нередко молодым врачам приходится проходить интернатуру в условиях военных действий, отдаленных гарнизонах.
Где учатся на военного врача?
Военный врач первые четыре курса обучения может пройти в любом медицинском университете. На пятом курсе необходимо подать заявление для перевода в институт, в котором имеется факультет подготовки военных медиков. Наиболее знаменитыми являются Санкт-Петербургская Военно-медицинская академия им. Кирова, Государственный Белорусский медицинский университет, Национальный медицинский университет им. Богомольца в Киеве.
Подготовка военных врачей
Будущие военные врачи проходят подготовку на факультете военно-медицинского дела. На пятом курсе курсанты более глубоко изучают предметы, необходимые в работе военного медперсонала. Молодые специалисты учатся действовать и оказывать необходимую медицинскую помощь при огнестрельных ранениях, при отравлении токсическими веществами, при радиоактивном облучении и пр.
После изучения теории молодой военный врач направляется на практику в военные части, где несколько лет под руководством научного руководителя будет учиться применять полученные в институте знания на деле, в условиях реальной военной службы.
Звания военных врачей
После окончания Военно-медицинской академии или университета военный врач получает звание лейтенант медицинской службы.
День военного врача
Военный врач отмечает свой профессиональный праздник вместе с другими медицинскими работниками. День медработника отмечается в третье воскресенье июня.
Призыв врачей на военную службу
Военный врач после окончания медицинской академии направляется служить по контракту. После окончания срока контракта можно либо продлить срок службы, либо уйти из вооруженных сил.
Льготы военным врачам
Военный врач после 10 лет службы имеет право записаться на очередь на получение бесплатного жилья.
Льготы не положены, если врач ушел со службы после окончания срока первого контракта, однако, если увольнение было по причине сокращения или болезни, льготы сохраняются.
Льготы зарабатываются военными врачам на протяжении всего срока службы. Через 20 лет службы врач имеет право на денежное содержание после ухода с вооруженных сил, медобслуживание (включая членов семьи) и пр.
Аттестация военных врачей
Военный врач проходит обязательную аттестацию, которая является важной формой материального и морального стимулирования персонала. Аттестация проводится согласно национальной номенклатуре, с учетом требований и характеристик врачей.
Первую аттестацию проходят в военно-медицинском ВУЗе, перед получением диплома. Курсанты, успешно прошедшие аттестацию получают диплом о получении высшего полного образования по специальности и квалификации магистра.
Затем, через определенный промежуток времени, врачи проходят аттестацию для присвоения квалификационной категории и для подтверждения квалификационной категории.
Зарплата военного врача
Помимо заработной платы, военный врач получает надбавки к окладу за выслугу лет, за особые условия военной службы и т.д.
Военный врач - профессия непростая, на его плечах лежит медицинское обеспечение Вооруженных сил, включая лечебно-профилактические работы, противоэпидемиологические мероприятия, санитарно-гигиенический контроль, медицинское снабжение и пр.
Нет более ответственной профессиональной работы, чем работа врача.
Применяя в практике жизни данные, которые не могут быть названы точными, врач оперирует этими данными над тем, что является наиболее ценным благом как отдельного человека, так и всего общества - над здоровьем и жизнью. От искусства врача, от его способности комбинировать эти неточные данные, зависит в каждый данный момент жизнь и здоровье лица.
Само собой понятно, какую ответственность в каждый данный момент несет врач прежде всего перед самим собой.
И в истории медицины есть не мало случаев, где врачи сами себя присуждали к высшей мере наказания за неправильное, по их мнению, выполнение своей профессиональной обязанности.
Далее врач несет ответственность перед обществом, и этот суд бывает самым жестоким, самым беспощадным и, в большинстве случаев, самым несправедливым судом.
Отношение общества к медицине и к ее адептам-врачам - самое странное.
Вопросы анатомии и физиологии, а тем более вопросы о пределах медицинских знаний, о современных возможностях медицинской практики мало или вернее вовсе не интересуют общество (за исключением сенсационных сообщений вечерних газет). В обычное время отношение к медицине, к ее возможностям - полупрезрительное, в лучшем случае ироническое, но в момент болезни к медицине и к ее адептам-врачам пред‘являют требование всемогущества:
- Спасите его, доктор, я ничего не пожалею!
Как часто эти слова режут слух и сердце врача, сознающего беспомощность медицины в данном случае и встречающегося с заявлением, будто он может, но не хочет применить нужных средств.
Полное отсутствие какого-либо представления о медицине видно хотя бы из той легкости, с какой предлагаются добрыми соседями и соседками средства для лечения, которые „мне помогли при такой же болезни".
Хорошая хозяйка раньше тщательно изучит рецепт соленья или варенья, чем предложит его соседке, из боязни испортить материал; лекарственные средства предлагаются с поразительной легкостью...
Это отсутствие какого-либо представления о медицине видно и из отношения публики к врачу.
Врач должен осмотреть больного, определить болезнь и выписать из аптеки средство против этой болезни - таково представление публики о работе врача. С этой точка зрения работа его очень не сложна, не требует особого труда. И с таким запасом знаний и представлений отдельные лица, а в сумме и общество - свободно произносят свой приговор над врачем.
В случае удачного исхода - врача превозносят („он спас моего ребенка"), в случае неудачного исхода - имя врача забрасывается грязью; от словесного приговора переходят к приведению его в исполнение по принципу „жизнь за жизнь".
К сожалению, не только отдельные обыватели, но нередко и пресса стоит на этой обывательской точке зрения, и по отношению к врачебной деятельности приговоры печатью проводятся с поразительной легкостью.
При этих условиях, конечно, диким является широко распространенное мнение о безответственности врача в его профессиональной деятельности.
И, конечно, из всех видов ответственности, перед которой в каждый момент выполнения своих профессиональных обязанностей стоит врач, наиболее желанной для врача, несомненно, является ответственность по суду, обставленная определенными гарантиями компетентности и беспристрастия.
Поэтому с точки зрения интересов врачей должна быть совершенно отвергнута такая постановка вопроса, как о допустимости или недопустимости судебного преследования врачей, не говоря уже о том, что мысль о таком исключении не может притти в голову не только здравомыслящему, но и просто мыслящему человеку.
Наоборот, на государстве, санкционирующем право медицинской практики, лежит обязанность через свои органы наблюдать, чтобы это право не было употреблено во зло и служило той цели, для которой оно предназначено, чтобы оно в неумелых или злонамеренных руках не служило угрозой как для отдельного лица, так и для общества, но выполнение этой обязанности должно осуществляться с учетом сущности медицинской практики и, как признают и судебные деятели, „при привлечении врача к ответственности необходима сугубая осторожность".
Эта „сугубая осторожность" нужна не только или, вернее, не столько „из-за охраны покоя" врача, сколько из-за того, что, по правильному указанию Главного Судебно-Медицинского эксперта Нар. Ком. Здравоохранения Я. Лейбовича, „неосторожное привлечение к судебной ответственности врачей и сенсационные врачебные дела в общей прессе прежде всего мешают правильной постановке дела народного здравоохранения: они возбуждают недоверие к врачам, толкают широкие массы к знахарям и лишают врачей уверенности в себе и спокойствия, столь необходимых в их работе".
Для проведения этой „сугубой осторожности" необходимо установление известных норм, выявляющих пределы врачебных прав, за которыми врачебная деятельность становится общественно-вредной и уголовно-наказуемой, необходимо установление определенного взгляда на существо врачебной деятельности.
Эта последняя задача и является наиболее трудной в виду совершенно своеобразных особенностей врачебной деятельности, условий осуществления врачем своих профессиональных обязанностей.
Для того, чтобы более или менее подойти к разрешению вопроса, необходимо по возможности расчленить его и выделить из него наиболее спорное основное ядро - профессиональную деятельность врача, выражающуюся в совершении „врачебного действия" - лечения больного.
Врач в порядке своей профессиональной деятельности выявляет себя, как „лечишь" - под этим надо понимать узкую сферу определения болезни данного лица и применения к лечению этой болезни определенных лечебных процедур; как лицо, ответственное за работу подсобного персонала, без которого часто осуществлять свою профессиональную обязанность он не может; как администратор медицинского учреждения, ответственный за постановку в нем медицинского дела; как лицо, обязанное по закону (ст. 365 Уголовного Кодекса) оказывать медицинскую помощь больным в опасных для больного случаях, и, наконец, как лицо, вступающее в конфликт с определенной статьей Уголовного Кодекса (ст. 196 - незаконное производство аборта).
Нельзя относить к ответственности врача в его профессиональной деятельности, если он взял взятку за освобождение от военной службы (хотя он проделал это в процессе своей профессиональной работы, но это вполне аналогично и равносильно взятке должностного лица), если он растратил казенные суммы в качестве главного врача медицинского учреждения, ибо он сделал это, как административное лицо, а не медицинское; если он вымогал деньги у больного, хотя бы он делал это под флагом своей профессиональной работы.
Это все общегражданские правонарушения, где звание врача является случайным, так сказать, придаточным предложением, и к профессиональной деятельности его прямого отношения не имеет.
Совершенно иначе обстоит вопрос, когда врач прибег к известному врачебному действию, чтобы освободить от военной службы, когда врач, как возглавляющий медицинское учреждение, в самой постановке медицинского дела совершает неправильности медицинского характера (непринятие мер против внутрибольничного заражения, неправильная сортировка больных и т. д.).
Здесь можно говорить об ответственности врача перед законом в его профессиональной медицинской деятельности.
Но и здесь большинство случаев совершенно свободно укладывается в рамки существующего обычного законодательства: здесь правонарушение, осуществленное в профессиональной сфере, совершенно аналогично явлениям в других областях: и ответственность за работу подсобного персонала, и неправильная административная деятельность в области медицинской, и т. д.; особенности врачебной работы могут быть только учтены или в смысле смягчающих или в смысле отягчающих обстоятельств.
Все эти вопросы, включая даже и вопрос об обязательной явке к больному, поскольку он в той или другой форме предусмотрен в законе, обычно не возбуждают больших споров; можно говорить о целесообразности тех или других статей в законе, об их формулировке и т. д.
Центр споров в ответственности врача перед законом - в области совершения им того или другого врачебного действия, направленного к лечению больного.
Здесь перед законодательством стоит сложная задача, чтобы не перегнуть палку в ту или другую сторону; именно при подходе к этим вопросам рекомендуется „сугубая осторожность".
Три группы вопросов входят в эту рубрику: врачебная ошибка в собственном смысле слова, врачебная неосторожность и врачебная небрежность.
До сих пор в литературе не заглох вопрос об юридической природе врачебной деятельности. В обычное время врачи очень мало интересуются и мало осведомлены об этих спорах, и прав был Stoos, когда заявил, что „для врачей будет новостью узнать, что их главная деятельность состоит в телесных повреждениях, и что криминалисты еще до ныне спорят о том, на каком юридическом основании покоится право врачей на выполнение телесных повреждений".
Но в момент возникновения тех или других врачебных дел эти юридические теории, отжившие и осужденные, снова всплывают на поверхность н выявляют свою живучесть. Поэтому, может быть, не лишнее их хотя бы в беглом очерке привести, тем более, что из анализа этих теорий легче выявить возможную точку зрения в этой области. С другой стороны, в новых социальных условиях, в условиях нового советского права, несомненно, правильное разрешение вопроса об юридической природе врачебной деятельности должно служить той базой, на которой создаются законы - нормы по отношению к выяснению ответственности врача, наказуемости или ненаказуемости проведенного им врачебного действия.
Первой по времени возникновения, наиболее примитивной в обосновании наказуемости или ненаказуемости врачебного действия и в тоже время наиболее живучей является теория согласия больного.
Volenti nob fit injnria - по отношению к согласившемуся не может быть правонарушения - таково исходное положение этой теории. Раз больной дал согласие подвергнуть себя тому или другому воздействию, - не может быть речи об уголовной ответственности врача.
Так ли это на самом деле?
Мы знаем, что согласие потерпевшего ни в коем случае не может оправдать убийцу (в некоторых случаях согласие потерпевшего может понизать степень наказания).
Наоборот, существует другое положение: nemo dominus membrorum suorum videtur - член общества и государства представляет собою определенную экономическую ценность и в известных пределах ограничен в своей воле.
Как тогда отнестись с точки зрения этой теории об ответственности врача к вопросам членовредительства, где имеется согласие больного (например, оскопление)?
Далее, согласие больного для того, чтобы оно имело ценность, должно быть обставлено рядом условий: оно должно быть добровольным, сознательным. Согласие больного редко удовлетворяет этим требованиям. Само уже болезненное состояние, в котором находится больной, нередко исключает возможность сознательного отношения ко всему окружающему. Трудно говорить о сознательном согласии больного без ясного представления о сущности врачебного действия, врач же, щадя больного, скорее постарается многое скрыть от него, чтобы он не терял необходимой для благополучного течения болезни бодрости. Как быть с больными, находящимися в бессознательном состоянии? Считать ли их утратившими свою волю, что неправильно, так как лица, временно находящиеся в бессознательном состоянии, никоим образом не могут быть признаны лишенными дееспособности? Считать ли для лиц, находящихся в бессознательном состоянии, наличность презумпции о согласии? Но как тогда быть в тех случаях, когда пострадавший - самоубийца? Здесь не только не может быть речи о презумпции согласия, но, наоборот, ищущий смерти этого согласия не дал. Считать-ли согласие окружающих достаточным для этой цели? Но, во-первых, они не уполномочены представлять волю лица, впавшего в беспамятство, во-вторых, эти лица могут быть совершенно чужды больному (соседи-квартиранты, случайные прохожие и т. д.)
Ясно, что теория согласия больного недостаточна для того, чтобы подвергнуть или освободить врача от ответственности, а установление в непреложной форме принципа согласия больного, по замечанию проф. Розина (юриста), должна повести к врачебному принципу “laisser mourir".
На смену теории согласия была выдвинута Oppenheim’oM теория цели врачебного действия: врачебная цель оправдывает врачебное действие; благая цель излечения, преследуемая врачем в его деятельности, устраняет преступный характер врачевания.
Но, как говорит проф. Мокринский („Медицина в ее конфликтах с уголовным правом"), цель одинаково не оправдывает средства ни в мире нравственных ценностей, ни в сфере ценностей юридических. Ни законная санкция цели, ни ее добропорядочность еще ни мало не исключают возможной противозаконности средства, избираемого для достижения цели.
Обычно приводят пример из германской практики.
Врач, чтобы успокоить истерически возбужденную пациентку, вступил с нею в недозволенные сношения. Цель была достигнута, истерия, хотя бы временно, прошла, тем не менее врач был привлечен к ответственности за изнасилование и осужден.
Пробовали основывать врачебную деятельность на признанном со стороны государства профессиональном праве врача.
Государство уполномачивает врача на совершение всех действий, которые врачебная наука признает необходимыми. Теория такого автократического права врача с полной и неограниченной свободой действий по отношению к больному, конечно, неприемлема и не требует пояснений.
Точно также оказалась неприемлемой и теория конечного результата врачебной деятельности. Остроумной параллелью с портным, который непрерывно производит порчу чужого имущества, разрезая материю на части, протыкая ее иглой и т. д. раньше, чем получится хорошо сшитый фрак, пытались указать на нецелесообразность с юридической точки зрения рассмотрения отдельных фаз врачебного вмешательства, как моментов самостоятельных, и на необходимость оценки конечных результатов. Но, конечно, само собой понятно, что принятие теории конечного результата, как момента для определения юридической ответственности, парализовало бы всю врачебную деятельность, а между тем, как часто этот угол зрения выдвигается и сейчас.
К ней в известной степени примыкает довольно красивая, хотя и сложная теория психофизического блага бытия (проф. Мокринского); она рассматривает тоже итоговые конечные результаты врачебного действия.
Все эти теории с достаточной убедительностью говорят о том, как трудно подвести врачебное действие под определенную юридическую норму. Этим об‘ясняются и разные ответы на вопрос: нужны ли в законодательстве особые статьи по вопросу об ответственности врачей или не нужны? В одних государствах [до-революционная Россия, Австрия] уголовная ответственность врачей квалифицируется особо и выделяется в специальные статьи, в других (Германия, Франция, Бельгия) ответственность врачей конструируется на общих основаниях уголовной ответственности за неосторожные действия, результатом которых был вред здоровью или смерть. Но и наличие отдельных статей не исключало подведение действия врача под другие статьи действующего законодательства, так как само понятие о врачебных ошибках оставалось не точно установленным.
Если в тоже время мы сделаем анализ привлечений по общим уголовным законам по рубрике за неосторожное убийство, напр., во Франции, то там мы найдем и хирурга, сделавшего серьезную операцию для получения незначительных результатов, акушера, произведшего операцию отнятия ручки, не испытав ранее поворота, и хирурга, оперировавшего в нетрезвом состоянии, и врача, забывшего в рецепте указать способ его применения, и даже врача, неправильно указавшего последствия несчастного случая.
Не в том центр тяжести заключается, будет или не будет в законе отдельная статья по вопросу об ответственности врача, а в установлении ясного понимания вопроса о врачебной ошибке и твердом отграничении ее от всех других проявлений врачебной деятельности, могущих быть предметом судебного разбирательства.
Что такое врачебное действие?
Цель излечения сама по себе не оправдывает врачебного действия, и в этом ошибка теории Oppenheim’a, но, несомненно, цель излечения должна лежать в основе врачебного действия. Отнимите от врачебного действия эту цель, и как-бы по внешнему виду оно ни носило характер применения врачебных мер, оно не относится к профессиональной деятельности врача (операция для уклонения от военной службы).
Но одной этой благой цели мало для оправдания врачебного действия, оно должно еще совершаться средствами, признанными наукой или логически из нее вытекающими.
Таким образом, два момента определяют врачебное действие, как особую юридическую категорию: - во-первых, оно должно предприниматься в целях излечения больного, во-вторых, должно быть признано медицинской наукой или, покрайней мере, логически из нее вытекать.
Действия врача, не преследующего целей врачевания (оскопление, средства, примененные для целей не лечебных), не могут считаться неправильным врачеванием, ибо это не есть действие врачебное и должно рассматриваться, как обычное уголовно-наказуемое деяние. Точно так же не может считаться врачебным действием и подводиться под термин „неправильное врачевание" применение средств, из медицинской науки не вытекающих.
* От. 870 Уложения о наказаниях гласила: „когда медицинским начальством будет признано, что врач, оператор, акушер или повивальная бабка по незнанию своего искусства делают более или менее важные в оном ошибки, то им воспрещается практика, доколе они не выдержат нового испытания и не получат свидетельства в надлежащем знании дела“.
Под неправильным врачеванием (врачебная ошибка в собственном смысле этого слова) надо понимать такое врачебное действие, которое, имея своей целью излечение больного, черпая свой материал из средств, признанных наукой или логически из нее вытекающих, проводится в жизнь с явным незнанием врачебного искусства, обнаруживает невежество врача в области медицинской науки.
Согласно такому определению под термин „неправильное врачевание", „врачебная ошибка" подводится исключительно научное несовершенство врачебного действия. И это положение необходимо твердо и определенно установить, ибо в об‘единении всякого рода неправильностей в действиях врача (даже не во врачебном действии) коренится, на наш взгляд, источник всех недоразумений.
Насколько велика опасность такого смешения, видно из того, что даже заведующий экспертизой Наркомздрава д-р Лейбович, который, конечно, сам отлично знаком со всеми этими вопросами, тем не менее пишет в своей статье „Врачебные ошибки и незаконное врачевание" : „под врачебными ошибками (Kunstfehler) или лучше погрешностями следует понимать неправильные, небрежные, недобросовестные, неосторожные или невежественные действия и приемы в оказании медицинской помощи или ухода за больными, в результате коих явилось телесное повреждение, либо смерть больного, либо затяжка или ухудшение болезни, либо потеря благоприятного времени для правильного лечения".
Вполне очевидно, что здесь в одно понятие включены такие врачебные действия, которые, кроме общих последствий, ничего другого общего между собой не имеют. А это наиболее опасный путь (особенно в медицинском искусстве): обобщать явления по их последствиям.
Врачебная наука - не совершенна, и врач может допустить ошибку в силу именно несовершенства науки, т. е. врач может допустить такую ошибку, которую допустил бы каждый средний добросовестный врач.
Далее, врачебное искусство данного врача не совершенно; врач допустил, действуя вполне добросовестно, ошибку, которую знающий дело врач не допустит, т. е. врач допустил ошибку вследствие своего невежества.
В первом случае врач за несовершенство своей науки отвечать не может. Он не может отвечать по обычным уголовным статьям за свое невежество, и вполне логичен был молодой врач, который, будучи осужден за невежественное врачевание, собирался вчинить иск к университету, который плохо его учил и, выдав ему диплом (да еще по первому разряду), ввел его в заблуждение относительно его познаний. Такой врач может быть признан невеждой, но не членовредителем или убийцей. Каждый работник и в том числе, конечно, и врач, в случае допущения ошибок при отправлении своих обязанностей, может быть лишен по суду права заниматься своей профессией.
Таким образом Суд, признав, что инкриминируемое врачебное действие было предпринято в целях излечения, предъявляет эксперту следующие вопросы:
- относится ли метод, примененный для лечения, к числу признанных наукой или логически из данных науки вытекающих?
- относится ли примененный метод к числу применяемых при данной болезни, и, если он не применяется, то не является ли его применение недопустимым экспериментированием?
- не обнаруживает ли применение этого метода незнакомство с основными научными данными и методами медицинской науки?
* Статья была помещена в „Рабочем Суде“ (1925 г. №23-24) и приведена здесь на стр. 58.
По газетным сообщениям, в Эривани слушалось дело д-ра Алтуняна, обвинявшегося в оперировании без соблюдения надлежащих правил пупочной грыжи трехмесячному ребенку и в впрыскивании ему большой дозы кокаина. Ребенок на следующий день скончался. Экспертами установлена нецелесообразность операции и неосторожное обращение врача при операции. Алтунян приговорен к шестимесячному заключению в исправдом с лишением права производства операций в течение трех лет. - К сожалению, нет подробного приговора. Повидимому, здесь судом признаны и халатность (заключение), и невежество (запрещение оперировать). Но через 3 года без перевыучки невежество не только не исчезнет, но может увеличиться, и в данном случае разграничение совершенной ошибки позволило бы яснее формулировать вторую часть приговора.
или об ограничении права врачебной деятельности (в медицинском деле такое ограничение представляется крайне затруднительным).
К группе врачебных ошибок в смысле неправильного врачебного действия тесно примыкает врачебная ошибка в смысле неосторожности при осуществлении врачебного действия.
Само по себе правильно задуманное врачебное действие может быть осуществлено данным врачем неправильно по недостаточному знакомству с научной методикой или проведено с несоблюдением необходимых мер предосторожности. Первое подводится под понятие „невежество врача" со всеми вытекающими последствиями, второе квалифицируется, как неосторожность.
Здесь возникает серьезный вопрос, отличается ли неосторожность, совершенная врачем, от неосторожности, допущенной любым другим гражданином; другими словами, должна ли существовать в Уголовном Кодексе специальная статья, предусматривающая такого рода профессиональную неосторожность?
Наш Уголовный Кодекс предусматривает два вида неосторожности: простую и квалифицированную, когда последствие неосторожного действия явилось результатом сознательного несоблюдения правил предосторожности (ст. 147 и ст. 154).
Существуют профессии, опасные сами по себе.
Если с одной стороны к лицам, занятым такой опасной профессией, закон должен предъявлять особо повышенные требования в смысле соблюдения правил предосторожности и строго карать сознательное несоблюдение их (повышение наказания по сравнению с другими гражданами), то простая неосторожность, тесно спаянная с самой профессией, не может быть подведена под общую статью и требует особого отражения в законе.
Пример. Шоффер уже в силу характера своей профессии находится под угрозой допущения неосторожных действий. Это, конечно, обязывает его к сугубой осторожности, к точному выполнению предписываемых законом мер предосторожности, и за нарушение предписанных правил шоффер, в случае несчастных последствий, подлежит усиленному наказанию. Но если им не допущено сознательного несоблюдения правил предосторожности, то его действия должны рассматриваться под иным углом зрения, чем действия гражданина, который допустил неосторожность не при исполнении опасной профессии. Точно также и профессия врача опасна сама по себе. Врач, допустивший неосторожное движение во время операции, перерезавший нерв и т. д., не может подлежать одинаковой ответственности с гражданином, который, играя револьвером, убил другого.
В нашем Уголовном Кодексе нет специальной статьи, карающей за „врачебные ошибки". В зависимости от характера „ошибки" и от последствий врачи привлекаются к ответственности либо за неосторожное убийство или увечье (ст. .147 и ст. 154), либо подводятся под статью о небрежности и халатности (ст. 108). Между тем неосторожность при осуществлении врачебного действия не может квалифицироваться, как неосторожное убийства и не является небрежностью.
Казалось бы необходимым ввести в Уголовный Кодекс статью, которая предусматривала бы особый вид неосторожности, возможной при отправлении опасной профессии, статью общую о профессиональной неосторожности... Это было бы желательно по многим соображениям, это уточнило бы квалификацию, явилось бы обязательством для постановки экспертизе соответствующего вопроса и облегчило бы положение судей.
Здесь экспертиза должна дать суду ответ по следующим вопросам:
- Применен ли метод лечения lege artis (с соблюдением мер предосторожности)?
- Если допущена ошибка в смысле неосторожности, то относится ли эта ошибка к числу допустимых, т. е. к числу таких, которые возможны при принятии обычных в таких случаях мер предосторожности?
Необходимость более точного в смысле юридическом разграничения врачебной ошибки в собственном смысле слова от небрежности (халатности) может быть иллюстрирована таким примером (случай, недавно имевший место в Ленинграде).
К врачу X., принимающему в амбулатории по внутренним болезням (одновременно врач квартирной помощи, несущий дежурство в определенные дни), во время амбулаторного приема обратился гражданин с просьбой принять больного ребенка. Несмотря на то, что врач не вел приема по детским болезням и формально мог отказать в приеме, он ребенка принял, определил наличие насморка и кашля и выписал доверов порошек. Через 8 дней отец вновь привел ребенка на прием к этому врачу, при чем у ребенка была рвота; врач выписал салол. Через 3 дня отец пришел с сообщением, что ребенку хуже, и врач навестил его на квартире, где констатировал отеки и, заподозрив нефрит, решил отправить в больницу, но предварительно просил доставить ему на дом для исследования мочу больного. При первом исследовании белка не оказалось. Врач просил доставить еще одну порцию, в ней обнаружил белок и обещал в этот день зайти к больному. До вечера он не навестил больного, а, придя в амбулаторию, узнал, что к ребенку вызван дежурный врач квартирной помощи, и потому врач X. не навестил ребенка. Врач квартирной помощи констатировал нефрит на почве скарлатины (явления шелушения на руках) и отправил больного в больницу, где он через два дня скончался.
Врач X. был привлечен к ответственности по 108-й статье Угол. Кодекса (халатность при исполнении служебных обязанностей).
С чем здесь мы имеем дело? Была ли здесь врачебная ошибка (неправильная постановка диагноза), небрежное отношение к своим обязанностям (невнимательное, по заявлению отца, отношение к больному) или оставление больного в беспомощном состоянии (зная о тяжелом положении больного, врач X. с утра до вечера не навестил его)?
Только разграничив этот случай квалификационно, можно получить более или менее точный ответ не только о виновности, но и о характере этой виновности.
На первый взгляд о небрежном отношении к своим профессиональным обязанностям как-будто трудно говорить: врач принимает больного, несмотря на то, что формально мог отказаться от приема, отослав к врачу по детским болезням, врач навещает больного на дому, хотя не несет в это время дежурства по квартирной помощи, врач берет мочу для исследования к себе на дом, желая подойти точнее к постановке диагноза.
Как-будто к самому случаю, к больному врач отнесся внимательно.
Но врач неправильно поставил диагноз, не учел, повидимому, всех признаков, могущих служить для выяснения диагноза, т. е. допустил врачебную ошибку. Тут момент халатности отпадает: быстро или длительно он осматривал больного, тщательно или не тщательно, но он допустил врачебную ошибку. И здесь экспертизе должен быть поставлен определенный вопрос: мог ли средний врач при особенностях течения скарлатины, с одной стороны (скарлатина без сыпи), и при существующих методах диагностирования, с другой, не поставить в данном случае определенного диагноза.
При отрицательном ответе экспертизы (диагноз мог быть поставлен) врач должен отвечать, как за врачебную ошибку, и сообразно степени обнаруженного им невежества подвергнут тому или другому правоограничению.
При положительном ответе экспертизы мог возникнуть только третий вопрос - об отказе в оказании медицинской помощи, при чем это имело опасные для больного последствия (ст. 165 часть 2-ая). Этот вопрос разрешается уже в зависимости от обстоятельств дела.
При таком анализе и разграничении врачебной ошибки от халатности экспертизе будут пред‘явлены соответствующие вопросы, и выявится резче четкость судебного решения.
Вопросы эти могут быть сведены к следующим:
- имелась ли на лицо неосторожность или небрежность (халатность)?
- если имелась на лицо небрежность, не повлекшая, однако, последствий, то в какой мере эта небрежность таила в себе опасность и именно каких последствий?
Если в крупных центрах при наличии квалифицированных судебных работников и экспертов все дела такого рода разрешаются с сугубой осторожностью (из числа 74 возбужденных дел по обвинению врачей до суда дошло только 14, остальные были прекращены в стадии предварительного следствия), то для провинции внесение точности в эти вопросы представляется крайне желательным.
Сущность изложенного сводится к следующему. Необходимо установить точное понятие неправильного врачевания (врачебной ошибки). В основе врачебной ошибки лежит или невежество, или неосторожность. Определенное по суду невежество должно влечь за собою лишение диплома или ограничение в занятии определенной медицинской отраслью (дело врача Шпунтина, не соответствовавшего своему назначению завед. гинекологическим отделением). Определенная по суду неосторожность должна быть дифференцирована: медицинского характера неосторожность при соблюдении всех обычных мер предосторожности (профессиональная неосторожность) и неосторожность в смысле несоблюдения обычных мер предосторожности, указанных наукой (квалифицированная неосторожность). Неосторожность в самом врачебном действии никоим образом не должна смешиваться с небрежностью (халатностью), к врачебной ошибке непосредственного отношения не имеющей.
В основу понятия врачебной ошибки (неправильного врачевания) кладется врачебное действие, как особое правоотношение, возникающее между двумя лицами: лицом лечащим и лицом, подвергающимся лечению. Это правоотношение нельзя квалифицировать, как договорное (пациент не вправе выбирать желательные ему способы лечения, указывать врачу, чтобы его лечили так, а не иначе), они - особой юридической природы. Они могут возникнуть на основании самых разнообразных фактов. Наиболее частый случай возникновения этого правоотношения представляет собою, конечно, из‘явление согласия больного подчиниться лечению. Но возможны и другие основания. Так, правоотношение может возникнуть просто на основании фактического положения вещей: врач подает помощь при внезапном заболевании или когда застает больного в бессознательном состоянии, врач военного ведомства и т. д.
Поэтому вопрос о роли согласия больного, как юридическом моменте, не может быть поставлен в абсолютной форме, и отсутствие его не может быть основным условием ответственности врача.
Врач отвечает, если при применении врачебного действия на почве создавшихся правоотношений он в целях лечения применил средства, не признанные наукой или из данных науки не вытекающие, или если он произвел врачебное действие без соблюдения указанных наукой мер предосторожности.
Здесь в самом процессе разбора может возникнуть ряд побочных вопросов: о применении средств, недостаточно аппробированных наукой (медицина - наука экспериментальная, и проверка на людях - могучий рычаг в деле обогащения медицины новыми средствами), или, наоборот, о неприменении средств, как бы общепринятых в науке (напр., врач относится скептически к серотерапии и не применил противодифтерийной сыворотки).
Не разбирая детально этих интересных вопросов, надо сказать, что в целях избежания, с одной стороны, вакханалии experimenti causa, с другой, чтобы не узаконивать необоснованный скептицизм, следует и в том, и другом случае настаивать на соблюдении известной осторожности, и такой осторожностью является консультативная деятельность. Во французской уголовной практике мы имеем случай привлечения к ответственности врачей, которые в трудном и серьезном случае при наличии возможности не обратились к консультанту.
В дореволюционном законодательстве в Уставе Врачебном была статья 82: „оператор, призванный к больному, над которым нужно сделать операцию, буде время и обстоятельства терпят, не должен совершать оную без советов и присутствия других врачей, а особливо при важных случаях".
Статья эта не корреспондировала ни с одной статьей Уголовного Уложения, и поэтому являлась только пожеланием законодателя.
Из изложенного ясна трудность выявления формы незакономерности врачебного деяния, но, конечно, эта трудность вовсе не исключает, как правильно указывает тов. Беляков, ответственности врача. Но он прав и тогда, когда в другом месте той же статьи говорит: „при привлечении врача к ответственности необходима сугубая осторожность".
Эта осторожность достигается единым языком у судебных работников и врачей экспертов, совместной разработкой вопросов, относящихся к ответственности врача в его профессиональной деятельности в целях уточнения юридической квалификации в этой области.
Только такой совместной работой удастся создать общественное мнение вокруг работы врачей, которое даст врачам возможность спокойной работы, а населению доверие к врачебным действиям. Для такой совместной работы есть много назревших вопросов.
Г. Дембо.
Е.М. Смирнова
В течение всего XVIII в. потребность в квалифицированных медицинских кадрах Россия в значительной мере удовлетворяла за счет приглашения на русскую службу специалистов из-за рубежа. Поэтому вплоть до середины 1830-х гг. в составе «медицинского факультета», как именовалось тогда медицинское сообщество, лекари (официальное название до 1917 г.) «из иностранцев» количественно преобладали над русскими. Так, в 1807-1811 гг. в составе врачей, направляемых на службу в гражданские учреждения, иностранцы численно превосходили русских в 4 раза 1 .
Для получения права на «медическую практику» иностранцы сдавали экзамен в Медицинской канцелярии, ведавшей медицинским делом в России в 1721-1763 гг, потом — в Медицинской коллегии (1763-1803 гг.), а с 1803 г. — в Медицинском департаменте Министерства внутренних дел (в 1811-1819 гг. Медицинский департамент входил в состав Министерства полиции).
Врачи-иностранцы служили по контрактам, который заключался на срок от четырех лет. Многие продлевали контракт, принимали «вечное российское подданство» и продолжали службу по военному или гражданскому ведомству на общих с русскими врачами основаниях. Родившиеся в России считались уже «природными россиянами», и их иностранное происхождение выдавала только фамилия.
С начала XIX в. правительство взяло курс на ликвидацию дефицита врачей за счет интенсификации подготовки национальных медицинских кадров. Министерство внутренних дел стало ограничивать прием иностранных медиков на русскую службу, так как многие из них имели низкий уровень профессиональной подготовки, не знали русского языка 2 . Сенатский указ от 29 декабря 1827 г. по рапорту управляющего Министерством внутренних дел
В.С. Ланского запретил приглашать медиков из-за рубежа для работы в гражданских ведомствах, а 22 октября 1828 г. вышел именной указ «О невызове на службу иностранных врачей» 3 . Так правительство окончательно отказалось от рекрутирования иностранных специалистов. Это положение, однако, не распространялось на тех, кто принимал российское подданство.
В XVIII в. лекарей готовили Московская, С.-Петербургская и Кронштадтская медико-хирургические (госпитальные) школы, преобразованные в 1786 г. в медико-хирургические училища. В 1798 г. на базе этих училищ были созданы Московская и С.-Петербургская медико-хирургические академии. Наряду с ними врачей готовил медицинский факультет Московского университета. Кроме того, велась подготовка врачей в Елизаветградс- кой госпитальной школе и при других крупных госпиталях. В начале XIX в. открылись университеты в Дерите (1802 г.), Казани (1804 г.), Харькове (1804 г.), Вильно (1804 — 1832 гг., в 1832-1840 гг. — Виленская медико-хирургическая академия) с медицинскими факультетами и позднее, в 1834 г., — Университет Св. Владимира в Киеве.
В XVIII в. предметом первостепенной заботы правительства было обеспечение врачами армии и флота, но начала складываться и гражданская отрасль медицины. В 1737 г. Анна Иоанновна подписала указ о назначении лекарей в города, расположенные поблизости от Москвы и С.-Петербурга, и в «прочие знатные города империи» «для пользования обывателей в их болезнях», причем содержание лекарей возлагалось на городские общества 4 . Так в России был введен институт городовых врачей. Вследствие дефицита специалистов и нежелания городов тратиться на медицину, указ 1737 г. плохо исполнялся. В 1737 г., например, лекарей назначили только в два города — Новгород и Ярославль 5 . Поэтому сенатский указ 1756 г потребовал: «…В показанных городах, ежели где лекарей не определено или хотя и были определены, да выбыли, то… определить оных немедленно и содержать всегда…» 6 .
В течение второй половине XVIII в. количество гражданских врачей росло. В рамках административной реформы Екатерины II (7 ноября 1775 г.) в губерниях создавались Приказы общественного призрения, на которые, в числе прочих, возлагалась обязанность устраивать и содержать больницы и приюты 7 . В каждом уезде вводились должности , лекаря, 2-х подлекарей (помощников лекарей, до 1799 г.) и 2-х лекарских учеников 8 . Дефицит кадров, однако, не позволял заполнить эти вакансии. Так, в Ярославской губернии «медицинские чины» были назначены только в губернский город, да и там штаты удалось заполнить лишь наполовину: лекарь, 1 подлекарь, 1 лекарский ученик 9 . В 1786 г. Екатерина II разрешила Ярославскому и Вологодскому генерал-губернатору А.П. Мельгунову: «Определять на Докторские места лекарей, а знающих подлекарей на лекарские, в прочем Мы не оставим изыскать средства по снабдению Губернии врачебными чинами» 10 .
19 января 1797 г. Павел I утвердил доклад Медицинской коллегии «Об учреждении Медицинских Управ» (врачебных управ) для управления здравоохранением в губерниях 11 и новое штатное расписание — «Примерные штаты Медицинским чинам, определяемых по губерниям» 12 . Штаты медиков состояли из двух членов врачебной управы — оператора (в XVIII- XIX вв. так называли ), и инспектора, возглавлявшего это учреждение. В каждый уездный центр, в том числе и в уезд губернского города, определялся лекарь, два лекарских ученика (старший и младший) и одна повивальная бабка (в губернском городе 2 — старшая и младшая, в уездном — младшая). Лекари исполняли обязанности по городу и уезду. Законодатель именует их уездными лекарями, но в документах некоторое время как равнозначные употреблялись термины «городовой лекарь» и «уездный лекарь»; последний окончательно утверждается в 1820-е гг.
В XVIII — первой половине XIX вв. специализация врачей отсутствовала. Уездный лекарь являлся одновременно , оператором (но без права производить «важные »), эпидемиологом, санитарным врачом, судебно-медицинским экспертом, ветеринаром и представителем губернской медицинской администрации. Оператор и акушер, помимо исполнения своих чиновничьих обязанностей как членов врачебной управы, должны были, по возможности, оказывать специализированную медицинскую помощь.
Таким образом, с конца XVIII в. в губерниях постепенно начинает формироваться корпус медиков — государственных чиновников, обслуживавших гражданские ведомства (если не было военных госпиталей, то и низших воинских чинов), а также лиц, имевших право на общественное призрение (неимущих, сирот, инвалидов и других).
Типичной в этом отношении для российской провинции была Ярославская губерния.
«Медицинские чины» определялись на должность Медицинской коллегией (с 1803г. — Министерством внутренних дел) и числились на государственной службе. Семь из десяти лекарей, получивших назначение в Ярославскую губернию (по числу уездов), — иностранцы, преимущественно выходцы из Германии. Всего с 1790 по 1810 гг., по нашим подсчетам, в губернии служили 22 врача «из иностранцев» и 9 русских, 3 русских повивальных бабки и 3 немки. Социальное происхождение лекарей «из иностранцев» было пестрым: выходцы из семей военных, купечества, чиновничества, небогатого дворянства, а также потомственные врачи. Русские лекари, служившие в Ярославской губернии, в конце XVIII — начале XIX вв., как правило, принадлежали к духовному сословию.
В соответствии с сенатским указом от 14 марта 1754 г. 13 , Медицинская коллегия проводила отбор в медицинские учебные заведения — медико-хирургические училища (позднее — в С.-Петербургскую и Московскую медико-хирургические академии), главным образом, из числа семинаристов: те имели достаточную общеобразовательную подготовку, в том числе по латинскому языку. Открытые в начале XIX в. новые медицинские факультеты заполнялись, в основном, представителями средних слоев общества. По-прежнему преобладали выходцы из среды духовенства 14 . Дворяне нечасто шли в медицину: врачевание, как всякое «рукоделие», считалось недостойным «благородного». Со временем это предубеждение исчезло.
Служебная карьера врача начиналась либо с должности лекарского ученика в военном госпитале с последующей сдачей квалификационных экзаменов, либо с медицинского учебного заведения. Окончившие курс медицинского учебного заведения после сдачи выпускных экзаменов и (с 1810 г.) годичной практики получали диплом лекаря с правом на самостоятельную медицинскую деятельность и направлялись на службу в армию или на флот, где занимали штатную должность лекаря. Служили долго, иногда до 20-ти лет и более, обычно увольнялись «за болезнью». В 1808 г. для врачей установили срок обязательной военной службы — не менее 6-ти лет. Уволившись из армии (флота), врач продолжал службу по гражданскому ведомству или выходил в отставку и занимался вольной практикой. Гражданская служба, как более легкая, служила своеобразной заменой пенсии, которая в XVIII — начале XIX вв. врачам назначалась нечасто.
За научные достижения — например, представление в Медицинскую коллегию собственных «примечаний» из практики или публикации статей в периодических изданиях — лекарь, выслуживший не менее 6-ти лет, мог быть «пожалован в штаб-лекари» 15 . И.М. Бурхарт (в 1797-1806 гг. — акушер Ярославской врачебной управы) был в 1794 г пожалован в штаб-лекари за изобретение хирургического инструмента 16 . Штаб-лекарское звание давало право занимать ответственные административные должности. В частности, членами врачебной управы назначались «медицинские чины, имеющие звание Доктора [Медицины. — Е. С. ] или штаб-лекаря» 17 . В тот период термин «звание» использовался и в смысле «ученая степень» (И.В. Зимин ввел термин «степень-звание» 18).
Вообще, в то время штаб-лекари ценились высоко. Так, в середине XVIII в. в Тайной канцелярии в С.-Петербурге служил штаб-лекарь Христофор Геннер, а в ее московской конторе — лекарь Кондратий Юлиус. Жалованье того и другого превосходило жалованье канцелярских служителей, уступая только жалованью секретарей — фактических руководителей этих центральных учреждений тайного политического сыска 19 .
В XIX в. условиями пожалования в штаб-лекари стали определенная выслуга и «способность к исправлению должности». В соответствии с «Положением о классах медиков, ветеринаров и фармацевтиков и о производстве их в чины», утвержденным Николаем I 24 мая 1834 г, на получение «штаб-лекарского звания» мог претендовать лекарь с 4-7-летним стажем «беспорочной службы», представивший «достойное внимания наблюдение или рассуждение по части Медицинской» 20 . Минимальный стаж для получения «штаб-лекарского звания» определялся в соответствии с отделением, к которым причислялись лекари при выпуске из учебного заведения в зависимости от их успехов (I, II, III отделения).
Возникновение института присуждения ученых степеней в России относится к 1764 г. Указом Екатерины II от 9 июля Медицинская коллегия получила разрешение принимать экзамены и «всех обучившихся сей науке производить в Докторы медицины» 21 . 29 сентября 1791 г. по именному указу императрицы Московский университет получил право присуждать докторскую степень «обучившимся в оном врачебной науке» 22 . Однако на рубеже XVIII-XIX вв. многие выпускники Московского университета,
С.-Петербургской и Московской медико-хирургических академий выезжали в Европу для «усовершенствования в науке», защищали докторскую диссертацию в каком-либо европейском университете, а последующий экзамен в Медицинской коллегии подтверждал их право пользоваться докторским дипломом. Так, за границей получили докторские дипломы М.И. Багрянский и К.Н. Клейгельс — первые доктора медицины, служившие в Ярославской губернии.
В первой половине XIX в. нормативная база присуждения ученых степеней медикам менялась. Соответственно менялась и «номенклатура» ученых степеней. «Правила об экзаменах медицинских чиновников», разработанные совместно Министерством народного просвещения и Министерством внутренних дел и высочайше утвержденные 15 июля 1810 г., определяли следующие ученые степени: лекарь, доктор медицины, меди- ко-хирург, доктор медицины и хирургии (высшая медицинская степень) 23 . «Правила испытания врачей, ветеринаров, дантистов и повивальных бабок» от 18 декабря 1845 г. упразднили степень медико-хирурга 24 и более она не присуждалась. Поскольку степень доктора медицины и хирургии присуждалась редко, то основными степенями в этот период были степени лекаря и доктора медицины 25 .
Статус врача в служебной иерархии определялся его чином. 28 февраля 1762 г. Петр III утвердил доклад главного директора Медицинской канцелярии и архиатра Я. Монсея «О рангах для Медицинского факультета». Для врачей, служивших по гражданскому ведомству, были определены классные чины согласно Табели о рангах в соответствии с их ученой степенью и должностью (ранее медикам определялись чины по «армейскому и флотскому штатам»). Доктора, штаб-лекари и лекари могли быть произведены в чин коллежского асессора (VIII класс) 26 .
«Правила производства в статские чины» от 16 декабря 1790 г. 27 внесли некоторые изменения: доктора медицины, прослужившие не менее 10-ти лет, могли быть произведены в чин надворного советника (VII класс).
24 мая 1834 г. Николай I утвердил представленное Министерством внутренних дел «Положение о классах медиков, ветеринаров и фарма- цевтиков и о производстве их в чины». Все медики, состоявшие на службе, получили возможность быть «утверждаемы в чинах, присвоенных ученых их степеням». Доктора медицины и хирургии могли получить чин надворного советника по выслуге 10-ти лет. Доктора медицины, медико-хирурги, штаб- лекари по выслуге 8-ми лет — чин коллежского асессора. Обладатели этих ученых степеней и чинов могли дослужиться до чина статского советника (V класс). Лекари через 3-6 лет «ревностного и беспорочного служения» (в зависимости от отделения, к которому причислены) могли быть представлены к чину титулярного советника (IX класс). Лекарь мог дослужиться до надворного советника, но не выше, если он не был пожалован в штаб-лекари 28 .
Производство в классные чины повышало престиж профессии врача и социальный статус врачей. Чиновники первых восьми классов имели право быть «причисленными» к потомственному дворянству. IX класс давал права личного «дворянского достоинства». Естественно, что получить потомственное дворянство и войти в высшее привилегированное сословие российского общества было и заветной мечтой, и труднодостижимой целью служащего.
Производство в чины зависело прежде всего от выслуги и в меньшей степени — от заслуг. Но все жг в Ярославской губернии случалось, когда в следующий чин врачей производили именно за заслуги. Так, инспектор врачебной управы К.Н. Клейгельс «за отлично ревностную службу и особенные труды» в 1816 г. по высочайшему повелению был «награжден коллежским советником» (VI класс) 29 .
Чин надворного советника — «потолок» для уездного врача. Более высоких чинов могли достичь инспектора, возглавлявшие врачебные управы. Для иностранца обязательным условием производства в классный чин было российское подданство. За производство в чин и получение соответствующего патента с медиков вычиталось месячное жалованье в пользу госпиталей 30 .
Тогда же, в 1834 г., были введены форменная одежда и знаки различия для гражданских служащих, в том числе и для медиков 31 . Образцы форменной одежды рассылались уездным врачам. В 1837 г. министр внутренних дел Д.Н. Блудов потребовал от Медицинского департамента МВД также «непременного и точного» исполнения высочайшего повеления Николая I о том, чтобы гражданские чиновники не носили ни усов, ни бороды, так как «это принадлежит одному военному мундиру» 32 .
В Ярославской губернии в течение первой половины XIX в. лишь четыре врача получили чин статского советника: инспектора врачебной управы доктора медицины К.Н. Клейгельс и П.А. Доброславин, штаб- лекарь А.И. Подгаевский и пошехонский уездный врач доктор медицины А.М. Критский.
Права и привилегии потомственных дворян с занесением в родословные Ярославской губернии с конца XVIII до середины XIX вв. получили врачи П.А. Гове, Н.Н. Беттингер, Ф.И. Вебер, К.Н. Клейгельс, И.И. Миллер, Ф.А. Петерсон, П.И. Рель, А.М. Черноглазов и А.М. Критский.
Новые «Правила испытания врачей, фармацевтов, ветеринаров, дантистов и повивальных бабок», высочайше утвержденные 18 декабря 1845 г. 33 , упорядочили ученые степени и звания врачей. Согласно «Правилам», «Ученые степени и звания… суть троякого рода»: 1) «учено-практические» — лекарь, доктор медицины, доктор медицины и хирургии; 2) «учено-служебные» — уездный врач, член врачебной управы (оператор и акушер), инспектор; 3) «специально-практические» — дантист, повивальная
Для соискателей медицинских степеней и званий предусматривались особые экзамены. Среди новшеств было такое: введение испытаний на звание уездного врача и члена врачебной управы (экзамены для инспекторов введены еще в 1810 г.). Это объяснялось тем, что медицинскому чиновнику были необходимы знания медицинского законодательства, делопроизводства, широкого круга медицинских и смежных дисциплин, в том числе судебной медицины, эпидемиологии, социальной гигиены, ветеринарии, токсикологии и других. Только успешно сдавшие экзамены могли получить соответствующую званию должность — при наличии вакансии, которую иногда приходилось ждать годами. Лекарь И.И. Татаринов, например, в бытность свою ассистентом Казанского университета сдал экзамены и был утвержден в звании уездного врача в 1854 г., в звании акушера — в 1855 г., в звании оператора — в 1856 г. Лишь в 1859 г. он получил должность акушера Одесской врачебной управы, а в 1860 г. его перевели на ту же должность в Ярославль 35 .
Возможности восхождения врачей по бюрократической и социальной лестнице постепенно ограничивались. Согласно высочайше утвержденному «Положению о гражданских и служебных преимуществах, соединяемых с медицинскими, фармацевтическими и ветеринарными степенями» от 16 февраля 1849 г., доктора медицины и хирургии и доктора медицины, а также приравненные в правах к последним медико-хирурги, после 4-х лет «одобрительной службы» могли быть произведены в чин VIII класса (ранее — VII класса). Лекари после 4-х лет службы — в чин IX класса (ранее минимально необходимый стаж — 3 года) 36 .
При этом самодержавная власть серьезно затруднила получение дворянства: с 1845 г. чиновники гражданских ведомств получали потомственное дворянство при достижении чина V класса (ранее — VIII класса), а с 1856 г. — IV класса. Права личного дворянства получали чиновники УТ-К классов. Чиновники X-XIУ классов входили в группу потомственных и личных «почетных граждан». К этой группе причислялись и дантисты: они могли быть произведены в чин XIV класса после 12-летней выслуги 37 . Их невысокий статус определялся тем обстоятельством, что государственной системы подготовки стоматологических кадров вплоть до конца XIX в. не существовало, общеобразовательный ценз и уровень профессиональной подготовки дантистов был низким 38 .
В первые два десятилетия XIX в. из служивших в Ярославской губернии 19-ти врачей (членов врачебной управы и уездных лекарей) 11 были иностранцами, принявшими «вечное российское подданство». Из 8-ми русских врачей пятеро происходили «из духовного звания», двое — из дворян (Г.Ф. Мостовецкий и Д.В. Волченецкий), один (Ф.Ф. Житников) — «из солдатских детей». Высшие медицинские учебные заведения окончили пятеро: К.Н. Клейгельс — С.-Петербургскую медико-хирургическую академию и Йенский университет; М.И. Багрянский — Мо сковский университет, после чего «упражнялся в теории и практике» в Лейдене, Париже и Берлине; Ф.А. Петерсон — университет в Кёнигсберге, затем совершенствовался в других европейских научных центрах; Ф.И. Вебер и Вишняков (его имя неизвестно) — С.-Петербургскую медико-хирургическую академию. Первые трое имели ученую степень доктора медицины. Остальные обучались лекарскому искусству в сухопутных и военно-морских (генеральных) госпиталях, сдавали экзамены на степень лекаря экстерном. Все прошли службу в армии или во флоте, участвовали в войнах с Турцией и Персией. Штаб-лекарями они были пожалованы, как правило, «за верность и усердие, оказанные в пользовании больных ратников».
Типична биография лекаря «из немецкой нации» российского подданного Петра Ивановича Реля (1767- после 1823), дающая представление о ступенях карьерного роста провинциального врача 39 .
Поступив на русскую службу в 1779 г. аптекарским учеником в Главную аптеку С.-Петербурга, Рель в течение трех лет «упражнялся в практической и теоретической химии». В 1782 г. его перевели на должность лекарского ученика в Главный сухопутный военный госпиталь, где он обучался медицинским наукам, и в 1784 г был произведен в подлекари. В 1784-1790 гг. служил в Екатерининской больнице в Москве, в Артиллерийском и Инженерном шляхетском кадетском корпусе в С.-Петербурге, в Херсонском пехотном полку. В 1790 г получил степень лекаря и назначение в гребной флот на Балтику. Успел принять участие в войне со Швецией 1788-1790 гг. В 1792 г был пожалован в штаб-лекари и направлен Медицинской коллегией на вакансию уездного врача в Ростов (Ярославской губернии). В Ростове он проработал 20 лет. В 1802 г. Петра Ивановича произвели в чин коллежского асессора, в 1808 г — в чин надворного советника. За отличие по службе в 1810 г. он был переведен на старший оклад, в 1811 г. получил ученую степень медико-хирурга и в следующем году назначен оператором Ярославской врачебной управы, каковую должность исполнял до 1823 г В 1816 г Рель по высочайшему повелению «в воздаяние отлично ревностной службы и особенных трудов» был произведен в коллежские советники (VI класс) и «сопричислен» к потомственному российскому дворянству. По выходе в отставку Рель «во уважение» к 43-летней службе получил «полный пенсион» 40 .
Другой пример — карьера Дениса Васильевича Волченецкого (1749 — после 1811), известного в свое время хирурга. Учебу он начал в Киевской духовной академии, в 1770 г поступил лекарским учеником в Московскую медико-хирургическую школу при Московском генеральном сухопутном госпитале. В 1772 г. после сдачи экзамена был направлен подлекарем в
С.-Петербургский морской госпиталь. В 1776 г получил степень лекаря и назначение на должность военного врача. Участвовал в Русско-турецкой войне 1787-1791 гг.: в штурме Очакова, в боях под Бендерами. После окончания войны работал в организованном им Елизаветградском военном госпитале и читал лекарским ученикам курс хирургии. В этот период Вол- ченецким были написаны сочинения «О некрозе», «Об опухолях» и наиболее значительная работа — записка на латинском языке “Observatio practica medico-chiruigica”, за что Медицинская коллегия пожаловала его в штаб-лекари. В 1797 г. он получил назначение на должность оператора сначала в Минскую, а затем в Киевскую врачебную управу. В 1802-1811 гг. Волченецкий возглавлял Ярославскую врачебную управу 41 .
В течение 1810-х — 1820-х гг. число лекарей в Ярославской губернии сократилось с 19-ти до 15-ти, обострился дефицит медицинских кадров. Первое поколение врачей сменили «природные россияне». Происходили они в подавляющем большинстве «из духовного звания» (8 из 11-ти, находившихся на государственной службе), дворяне по-прежнему составляли исключение: доктор медицины А. Махцевич. В составе «медицинского факультета» губернии осталось только четверо иностранцев: врачи старшего поколения И.И. Миллер, Ф.И. Вебер, К.Н. Клейгельс и П.И. Рель. Они начали службу в губернии еще в 1790-е гг. и, приняв российское подданство, вполне интегрировались в новую социокультурную среду, выслужили потомственное дворянство.
В 1820-е гг. среди врачей, служивших в Ярославской губернии, значительно возросло число выпускников высших медицинских учебных заведений: 40 % против 15,7 % в начале века. Пятеро окончили С.-Петербургскую медико-хирургическую академию или ее Московское отделение (в 1808-1837 гг. в таком статусе существовала Московская медико-хирургическая академия).
Самое блестящее и престижное образование получил мышкинский уездный лекарь А. Махцевич. Окончив медицинский факультет Виленского университета, он продолжил учебу в Лейпциге, Геттингене, Флоренции. В Берлине совершенствовался в хирургии, повивальном искусстве, судебной медицине и других областях медицины. В С.-Петербургской медико-хирургической академии слушал курс хирургии и совершенствовался в практической медицине. Получил ученые степени доктора философии и доктора медицины, затем — доктора медицины и хирургии 42 .
Поколение врачей 1820-х гг. имело еще одну отличительную черту: многие из них прошли дорогами Отечественной войны 1812 г., были в заграничном походе русской армии 1814 г., работали в госпиталях прифронтовой полосы и в тылу. П. Ловцов служил в госпитале под Вязьмой. И. Попов участвовал в сражениях под Смоленском и под Тарутино, в Бородинской битве, во взятии Парижа. П. Красотин участвовал во всех кампаниях против Наполеона 1806-1814 гг.
В 1830-е — 1840-е гг. происходили серьезные качественные изменения в составе «медицинского факультета». Теперь он пополнялся только выпускниками высших учебных заведений: Московского и Дерптского университетов, Медико-хирургических академий С.-Петербурга, Москвы и Вильно. Получение диплома об окончании высшего учебного заведения отвечало духу времени. После реформы системы государственного управления (1809-1811 гг.) к уровню общего образования государственных служащих стали предъявляться высокие требования. В частности, необходимым считалось знание иностранных языков. В формулярный список (послужной список врача) начали заносить соответствующие сведения, благодаря чему стало известно, например, что штаб-лекарь И.Е. Попов изучал словесность, историю, географию, математику, хорошо знал латынь и немецкий 43 . А штаб-лекарь П. Беликов не только «очень хорошо» знал латынь, но греческий и французский языки, а также историю, философию, словесные и другие науки 44 . А. Махцевич владел немецким, английским, итальянским, польским языками и латынью 45 . Латинский — язык медицины — многие врачи знали в совершенстве.
Начиная с 1830-1840-х гг., врачи стали чаще определяться в гражданскую службу непосредственно со студенческой скамьи, минуя армию и флот, поэтому «медицинский факультет» значительно помолодел. Если в 1800-1820-е гг средний возраст врачей составлял 41-46 лет, то в 1840-е гг. — 36-37 лет.
Число медиков в провинции постепенно увеличивалось: в Ярославской губернии до 32-х в 1850 г. 46 К началу 1860-х гг в губернии по гражданскому ведомству работали 31 врач и 5 ветеринарных врачей, вольной практикой занимались 10 человек (без учета врачей, работавших по частному найму: данные об их числе пока не обнаружены) 47 . В 1830-е гг. Комитет министров принял ряд положений, разрешавших учебным заведениям, фабрикам и мануфактурам, а также помещикам в имения принимать на службу врачей 48 .
Появились «особые» городовые врачи. Положение Комитета министров от 1840 г. разрешало городам иметь врача на своем иждивении 49 . Города это положение применяли редко, поэтому в 1843 г., по распоряжению министра внутренних дел Л.А. Перовского, во все города, помимо уездных врачей, назначались городовые с жалованием из городских доходов, а при их недостатке — из капитала Приказа общественного призрения. Эти врачи «сверх занятий по городу врачебно-полицейских [Санитарных. — Е.С.] и судебно-полицейских, обязаны исполнять должность медика в градских и тюремных больницах» 50 .
Врачи, работавшие по найму частных лиц, городских обществ и учреждений, пользовались правами государственной службы, в частности, им присваивались классные чины.
С образованием Министерства государственных имуществ (1837 г) в губерниях стали создаваться новые должности в сфере «народного здравия». В соответствии с высочайше утвержденным «Положением о медицинской части Министерства государственных имуществ» от 26 декабря 1851 г. 51 учреждались должности губернского врача и губернского ветеринарного врача при палатах государственных имуществ (осуществляли общий надзор) и должности окружных врачей. Последние выполняли, в основном, функции санитарных врачей и эпидемиологов в «казенных» волостях, заведовали больницами, если таковые имелись. Для оказания медицинской помощи крестьянам «казенных» волостей назначались фельдшера.
К середине XIX в. заметно расширился спектр социальных групп, из которых выходили в медики: духовенство, купечество, мещане, военнослужащие. Увеличилась доля дворян. В 1850/51 уч. г. на медицинском факультете Московского университета дворяне составляли 43,1 %, в 1859 г. — 66,6 %, в 1865 г. — 60,1 % 52 . В Ярославской губернии в 1850 г из 24-х служивших врачей 9 уже были дворянского происхождения 53 . Отношение беднеющего, но образованного дворянства к профессии врача быстро менялось.
Итак, с развитием в XVIII — первой половине XIX вв. гражданской отрасли здравоохранения, с включением в сферу медицинского обслуживания населения провинции формировались кадры гражданских врачей. В 1810 г. в России насчитывалось 1 500 гражданских медиков, в 1839 г. — около 2 тыс. 54 Медицинское сообщество привлекало в свои ряды выходцев из различных социальных слоев, значительную группу составляли врачи «из иностранцев».
Одновременно определился статус провинциальных медиков — практикующих врачей — в российской бюрократической системе. В XVIII — начале XIX вв. продвижению врачей по чиновной лестнице способствовало покровительство монаршей власти, которым пользовалась медицина. Успешная карьера открывала перспективу повышения социального статуса — «причисления» к потомственному дворянству. К середине XIX в. ситуация заметно изменилась. Медики становились все более востребованными, повысился их образовательный уровень. Но в то же время рост численности врачей делал эту профессию все менее уникальной. «Встраиваясь» в иерархию российской бюрократии, они растворялись в общей массе среднего чиновничества, лишь в редких случаях достигая ее высоких ступеней.
Примечания
1 Астахова Е.Ю., Жмуркин В.П., Сточик A.A. Мероприятия Российского правительства по ликвидации дефицита медицинских кадров на государственной службе в конце 18 — начале 19 веков // Развитие государственной медицины в России. М., 2003. С. 34.
Astakhova E.Yu., Zhmurkin V.P., Stochik A.A. Meropriyatiya Rossiyskogo pravitelstva po likvidatsii defitsita meditsinskikh kadrov na gosudarstvennoy sluzhbe v kontse 18 — nachale 19 vekov // Razvitie gosudarstvennoy meditsiny v Rossii.
Moscow, 2003. P. 34.
2 Зимин И.В. Подготовка медицинских кадров в России (XIX — начало XX вв.). СПб., 2004. С. 44.
Zimin I.V. Podgotovka meditsinskikh kadrov v Rossii (XIX — nachalo XX vv.). St. Petersburg, 2004. P. 44.
3 Полное собрание законов Российской империи: Собрание 2-е. (ПСЗРИ-2). Т. II. № 1664; Т. III. № 1828.
Polnoe sobranie zakonov Rossiyskoy imperii: Sobranie 2-e (PSZRI-2). Vol. II.
# 1664; Vol. III. # 1828.
4 Полное собрание законов Российской империи: Собрание 1-е. (ПСЗРИ-1). Т. X. № 7245.
Polnoe sobranie zakonov Rossiyskoy imperii: Sobranie 1-e. (PSZRI-1). Vol. X.
5 РГАДА. Ф. 346. Оп. 1, ч. 1. Кн. 41. Д. 312. Л. 560.
Russian State Archive of Ancient Acts (RGADA). F. 346. Op. 1, ch. 1. Kn. 41. D. 312. L. 560.
6 ПСЗРИ-1. Т. XIV. № 10527.
PSZRI-1. Vol. XIV. # 10527.
7 ПСЗРИ-1. Т. XX. №. 14392.
PSZRI-1. Vol. XX. # 14392.
9 Серебреников С. Об открытии Ярославского наместничества в 1777 году: Исследования и описания по предметам истории, этнографии, статистики и топографии // Ярославские губернские ведомости. 1861. № 7. С. 49.
Serebrenikov S. Ob otkrytii Yaroslavskogo namestnichestva v 1777 godu: Issledovaniya i opisaniya po predmetam istorii, etnografii, statistiki i topografii // Yaroslavskie gubernskie vedomosti. 1861. No. 7. P. 49.
10 ПСЗРИ-1. Т. XXII. № 16331.
PSZRI-1. Vol. XXII. # 16331.
“ПСЗРИ-1. Т. XXIV. № 17743.
PSZRI-1. Vol. XXIV. # 17743.
12 ПСЗРИ-1. Т. XXXXIV. Книга штатов, ч. 2. С. 403.
PSZRI-1. Vol. XXXXIV Kniga shtatov, ch. 2. P. 403.
13 ПСЗРИ-1. Т. XIV № 10196.
PSZRI-1. Vol. XIV. # 10196.
14 Зимин И.В. Медицинская интеллигенция в сословной структуре Российской империи XIX века // Проблемы социальной гигиены, здравоохранения и истории медицины. 2003. № 6. С. 49.
Zimin I.V Meditsinskaya intelligentsiya v soslovnoy strukture Rossiyskoy imperii XIX veka // Problemy sotsialnoy gigieny, zdravookhraneniya i istorii meditsiny. 2003. No. 6. P. 49.
15 Чистович Я.А. История первых медицинских школ в России. СПб., 1883. С. 636. Chistovich Ya.A. Istoriya pervykh meditsinskikh shkol v Rossii. St. Petersburg,
16 Государственный Архив Ярославской области (ГАЯО). Ф. 213. Оп. 1. Д. 891. Л. 2. State Archive of Yaroslavl oblast (GAYaO). F. 213. Op. 1. D. 891. L .2.
17 ПСЗРИ-1. Т. XXIV. № 17743.
PSZRI-1. Vol. XXIV. # 17743.
18 Зимин И.В. Подготовка медицинских кадров в России (XIX — начало XX вв.). С. 332.
Zimin I.V Podgotovka meditsinskikh kadrov v Rossii (XIX — nachalo XX vv.). P. 332.
19 Карпенко С.В. Михаил Xрущов, Степан Шешковский и «преображенье» Тайной канцелярии в Тайную экспедицию // Новый исторический вестник. 2010. № 2 (24). С. 92, 96.
Karpenko S.V Mikhail Khrushchov, Stepan Sheshkovsky i “preobrazhene” Taynoy kantselyarii v Taynuyu ekspeditsiyu // Novy istorichesky vestnik. 2010. No 2 (24). P. 92, 96.
20 ПСЗРИ-2. Т. IX, ч. 1. № 7118.
21 ПСЗРИ-1. Т. XVI. № 12179.
PSZRI-1. Vol. XVI. # 12179.
22 ПСЗРИ-1. Т. XXIII. № 16988.
PSZRI-1. Vol. XXIII. # 16988.
23 ПСЗРИ-1. Т. XXXI. № 24298.
PSZRI-1. Vol. XXXI. # 24298.
24 ПСЗРИ-2. Т. XX, ч. 2. № 19529.
25 Зимин И.В. Подготовка медицинских кадров в России (XIX — начало XX вв.). С. 329-330.
Zimin I.V. Podgotovka meditsinskikh kadrov v Rossii (XIX — nachalo XX vv.). P. 329-330.
26 ПСЗРИ-1. Т. XLIV. Книга штатов, ч. 2. 2. C. 57-58.
PSZRI-1. Vol. XLIV. Kniga shtatov, ch.2. P. 57 -58.
27 ПСЗРИ-1. Т. XXIII. № 1б930.
PSZRI-1. Vol. XXIII. # 1б930.
28 ПСЗРИ-2. Т. IX, ч. 1. № 7118.
PSZRI-2. Vol. IX, ch. 1. # 7118.
29 ГAЯO. Ф. 213. Оп. 1. Д. 1827. Л. 5об.
GAYaO. F. 213. Op. 1. D. 1827. L. 5v.
30 ПСЗРИ-1. Т. XII. № 9357; ПСЗРИ-2. Т. III. № 23б0.
PSZRI-1. Vol. XII. # 9357; PSZRI-2. Vol. III. # 23б0.
31 ПСЗРИ-2. Т. IX, ч. 1. № б8б0.
PSZRI-2. Vol. IX, ch. 1. # 6860.
32 РГИA. Ф. 1297. Оп. 1029. Д. 79. Л. 1-3.
RGIA. F. 1297. Op. 1029. D. 79. L. 1-3.
33 ПСЗРИ-2. Т. XX, ч. 2. № 19529.
PSZRI-2. Vol. XX, ch. 2. # 19529.
35 ^ЯО. Оп. 1. Д. 2101. Л. 28об.-44.
GAYaO. Op. 1. D. 2101. L. 28v.-44.
36 ПСЗРИ-2. Т. XXIV, ч. 1. № 23022.
PSZRI-2. Vol. XXIV, ch. 1. # 23022.
38 Зимин И.В. Подготовка медицинских кадров в России (XIX — начало XX вв.). С. 191-192.
Zimin I.V. Podgotovka meditsinskikh kadrov v Rossii (XIX — nachalo XX vv.). P. 191-192.
39 РГИA. Ф. 1299. Оп. 1. Д. 359. Л. 2об.-3; ГAЯO. Ф. 213. Оп. 1. Д. 2494. Л. 2-2об.
RGIA. F. 1299. Op. 1. D. 359. L. 2v.-3; GAYO. F. 213. Op. 1. D. 2494. L. 2-2v.
40 rAHO. Ф. 213. Оп. 1. Д. 2494. Л. 2-2об.
GAYaO. F. 213. Op. 1. D. 2494. L. 2-2v.
41 РГИA. Ф. 1294. Оп. 1 (св. 5). Д. 9. Л. 17боб.-177; Ф. 1297. Оп. 1. Кн. 39. Д. б7. Л. 17боб.-177; Оп. 1. Кн. 95. Д. 4б. Л. 1б1об.-1б2.
RGIA. F. 1294. Op. 1 (sv. 5). D. 9. L. 176v.-177; F. 1297. Op. 1. Кп. 39. D. б7. L. 176v.-177; Op. 1. Кп. 95. D. 4б. L. 161v.-162.
42 ГAЯO. Ф. 86. Оп. 1. Д. 271. Л. 37об.-38; Д. 283. Л. 4об.
GAYaO. F. 86. Op. 1. D. 271. L. 37v.-38; D. 283. L. 4v.
43 Там же. Л. 12об.-14.
Ibidem. L. 12v.-14.
44 РГИA. Ф. 1299. Оп. 6. Д. 329. Л. 12.
RGIA. F. 1299. Op. б. D. 329. L. 12.
45 РГИA. Ф. 1299. Оп. 10 (св. 20). Д. 394. Л. 9об.-10.
RGIA. F. 1299. Op. 10 (sv. 20). D. 394. L. 9v. -10.
46 ГAЯO. Ф. 86. Оп. 1. Д. 1154. Л. 26, 46.
GAYaO. F. 86. Op. 1. D. 1154. L. 26, 46.
47 ГАЯО. Ф. 86. Оп. 1. Д. 2241. Л. 69об.; Д. 2363. Л. 359-360.
GAYaO. F. 86. Op. 1. D. 2241. Л. 69v.; D. 2363. L. 359-360.
48 ПСЗРИ-2. Т. VII. № 5324; Т. IX, ч. 1. № 7693; Т. XI, ч. 1. № 9169.
PSZRI-2. Vol. VII. # 5324; Vol. IX, ch. 1. # 7693; Vol. XI, ch. 1. # 9169.
49 ПСЗРИ-2. Т. XV, ч. 1. № 13796.
PSZRI-2. Vol. XV, ch. 1. # 13796.
50 Сборник циркуляров и инструкций Министерства внутренних дел с учреждения министерства по 1 октября 1858 г. Т. 7. Часть врачебная. СПб., 1858. С. 28-29.
Sbornik tsirkulyarov i instruktsy Ministerstva vnutrennikh del s uchrezhdenya ministerstva po 1 oktyabrya 1858 g. Vol. 7. Chast vrachebnaya.
St. Petersburg, 1858. P. 28-29.
51 ПСЗРИ-2. Т. XXVI, ч. 2. № 25850.
PSZRI-2. Vol. XXVI, ch. 2. # 25850.
52 Зимин И.В. Медицинская интеллигенция в сословной структуре Российской империи XIX века. С. 50.
Zimin I.V Meditsinskaya intelligentsiya v soslovnoy strukture Rossiyskoy imperii XIX veka. P. 50.
Meditsinskaya intelligentsiya v soslovnoy strukture Rossiyskoy imperii XIX veka
53 ГАЯО. Ф. 86. Оп. 1. Д. 1154. Л. 26-27.
GAYaO. F. 86. Op. 1. D. 1154. L. 26 -27.
54 Ханыков Я.В. Очерк истории Медицинской полиции в России. СПб., 1851. С. 85. Khanykov Ya.V Ocherk istorii Meditsinskoy politsii v Rossii. St. Petersburg, 1851.
Статью подготовил и отредактировал: врач-хирургГосударственное бюджетное образовательное учреждение высшего профессионального образования
«Нижегородская государственная медицинская академия»
Министерства здравоохранения и социального развития Российской Федерации Институт последипломного образования
Специальность «управление и экономика фармации»
Кафедра мобилизационной подготовки и экстремальной медицины
РЕФЕРАТ
ПО ТЕМЕ Права медицинского персонала в вооруженных конфликтах
Нижний Новгород
I.
Женевские конвенции о раненых и больных
Всего насчитывается четыре Женевских конвенции об улучшении участи раненых и больных во время боевых действий.
Первая из них была принята в 1864 году и называлась "Convention for the Amelioration of the Condition of the Wounded in Armies in the Field. Geneva, 22 August 1864" (Конвенция по улучшению участи раненных в армиях в поле. Женева, 22 августа 1864).
Вторая была принята в 1906 году. Она называлась аналогично и была датирована 6 июля 1906 года.
Последняя - четвертая под названием "Convention (I) for the Amelioration of the Condition of the Wounded and Sick in Armed Forces in the Field. Geneva, 12 August 1949."(Конвенция (I) по улучшению участи раненных в Вооруженных Силах в поле. Женева, 12 августа 1949 года).
Суть Женевской Конвенции 1864 года состоит в том, что раненные и больные, находящиеся в медицинских учреждениях, а также весь персонал этих учреждений, включая немедицинский обслуживающий и административный персонал, считаются нейтральными лицами (как и граждане нейтральных невоюющих государств), вне зависимости от того, кем из воюющих сторон занята эта местность. Т.е. они в плен не берутся и пленными не считаются. Медицинские учреждения продолжают свое нормальное функционирование, даже если местность занята противником. Весь персонал медицинских учреждений после окончания своей работы (например, все раненые и больные выздоровели) может свободно покинуть оккупированную территорию и вернуться к своим войскам. При этом оккупационные войска обязаны обеспечить безопасный переход персоналом линии фронта.
Излечившиеся раненые и больные могут быть возвращены своей стране. При этом, признанные негодными к дальнейшей военной службе, возвращаются своей стране обязательно и без всяких условий, а вот те, кто может вновь взять в руки оружие, возвращаются лишь под обязательство не служить более в своей армии до конца этой войны (не совсем ясно, кто должен давать такое обязательство, то ли сам раненый, то ли его правительство).
Интересным моментом является участие местных жителей в уходе за больными и ранеными. Дом, в котором раненому или больному военнослужащему, вне зависимости от того, к какой из воюющих сторон он принадлежит, дан приют и уход, считается также нейтральным. Он освобождается от постоя, а жители этого дома освобождаются от налогов и повинностей. Более того, командир оккупационных сил должен призвать к такому поведению местных жителей и разъяснить им преимущества, которые они получают, если ухаживают за больными и ранеными любой из воюющих сторон.
Эта Конвенция впервые определила отличительный знак медицинских учреждений и персонала, занимающихся уходом за больными и ранеными. Это красный крест на белом фоне. Сооружения медицинского характера обозначаются флагами, а персонал повязками. Эти же знаки могут иметь персонал и группы, занимающиеся эвакуацией и перевозкой больных и раненых. Т.е. красный крест на белом фоне указывает на нейтралитет персонала или учреждения, защищаемый данной конвенцией.
Ст. 7 Женевской Конвенции 1864 года однозначно объясняет, кто может пользоваться этим знаком - все, кто занят уходом за больными и ранеными. Конвенция 1929 года впоследствии уточнит - если эта помощь оказывается бесплатно. Она же определит, что эмблема "Красный крест (полумесяц, лев и солнце) на белом фоне "является эмблемой Конвенции, но отнюдь не организации "Красный Крест". До падения СССР эта эмблема на советских больницах, аптеках, клиниках и других медучреждениях имелась вполне законно, поскольку вся советская медицина была бесплатной. Нынче же право на нее в России имеют только военно-медицинские формирования и медицинские учреждения благотворительного типа, т.е. не берущие за свои услуги денег.
В 1906 году заключается новая, радикально переработанная Конвенция, которая оказалась значительно более подробной (33 статьи против 10). Она уточнила ряд положений и обговорила то, что было ранее упущено.
Так, в частности, новая Конвенция потребовала в случае оставления своих раненых противнику оставлять с ними необходимый персонал и материальные средства. Этот вопрос в старой Конвенции никак не рассматривался, вследствие чего могли возникать проблемы с питанием, медицинским и немедицинским обслуживанием раненых.
Новая Конвенция уже не считала вражеских раненых и больных нейтральными лицами. Теперь они получали статус военнопленных. А вот за персоналом медицинских учреждений, священниками, подразделениями охраны медучреждений по-прежнему сохраняется статус нейтральных лиц, и их в плен не берут. Это относится и к членам неправительственных благотворительных организаций, занимающихся уходом за ранеными и больными.
Впервые от стороны, занявшей область сражения, потребовали осматривать поле боя в поисках раненых и больных, защищать последних от мародерства и от неправильного лечения, возложили обязанность хоронить или сжигать тела всех умерших.
Участие местных жителей в заботе о раненых и больных становится менее привлекательным. Теперь местным жителям, принимающим участие в этой гуманитарной деятельности, могут быть обещаны некие особые меры защиты и иммунитета. Т.е. этот вопрос отдается в область решений оккупантов.
Вместе с тем, от воюющих сторон теперь требуют взаимного информирования о судьбах убитых, раненных и больных противной стороны, и заботы об их личных вещах и ценностях. Одновременно с сохранением статуса нейтралитета медицинских учреждений и персонала этих учреждений им теперь разрешается иметь оружие, и применять его для защиты раненых и больных, охранять медицинские учреждения с помощью вооруженных армейских подразделений, и хранить оружие и боеприпасы, принадлежащие раненым и больным.
Если медицинские учреждения с больными и ранеными оказались на территории, оккупированной противником, то последний обязан в должной мере снабжать эти учреждения материальными средствами.
Конвенция 1906 года однозначно и конкретно определила красный крест на белом фоне отличительным знаком медицинской службы всех армий. Там же (ст.18) пояснено, что такой знак принят из уважения к Швейцарии с конверсией цветов ее национального флага (флаг Швейцарии - белый крест на красном фоне). Этот же знак наносится на все имущество и транспортные средства, принадлежащие медицинской службе армии, а также благотворительных организаций, занимающихся попечением раненых и больных военнослужащих.
Персонал, относящийся к медицинской службе, включая и весь вспомогательный и обслуживающий персонал, также должен носить на левом рукаве повязку с изображением красного креста на белом фоне. Если при этом персонал не носит военную униформу, то он должен иметь соответствующее удостоверение, выдаваемое военными властями своего государства.
Конвенция 1906 года устанавливала, кто обязан руководствоваться ее положениями. К ним относились только государства участники Конвенции. Причем, если хоть одна из стран, участвующих в войне, не являлась участником Конвенции, то ее положения переставали быть обязательными в отношении раненых этой страны для всех остальных сторон.
Конвенция обязала участников следить за тем, чтобы знаки красного креста не использовались бы теми, кто не имеет на это права. В частности, как логотип любых частных фирм и организаций, не имеющих отношения к уходу за ранеными и больными. Также она обязала преследовать в уголовном порядке тех, кто занимается грабежом раненых или плохо с ними обращается.
Опыт Первой Мировой войны и практика применения Конвенции 1906 года потребовали внести определенные уточнения и изменения, более соответствующие изменившимся условиям войны. Поэтому, летом 1929 года была заключена Новая Конвенция по улучшению участи раненых и больных во время боевых действий. Конвенция 1929 года имела аналогичное название, что и 1906 года и во вступительной части ссылалась и на 1864 и на 1906 годы. Конвенция 1929 года увеличилась до 39 статей.
В ней впервые появилось положение о том, что после каждого боестолкновения, если обстоятельства позволяют, следует объявлять локальное перемирие или, по меньшей мере, временное прекращение огня для того, чтобы стало возможным вынести раненых.
Практика локальных перемирий для выноса раненых имела повсеместный характер в годы Первой Мировой войны, хотя это не было предусмотрено никакими соглашениями. А вот Вторая Мировая война настолько ожесточила воюющие стороны, что об этом положении Конвенции все аккуратненько забыли. Даже наоборот, места, где обнаруживались раненые противной стороны, брались под особое наблюдение снайперами, пулеметчиками, минометчиками и артиллеристами в надежде подстрелить тех, кто попытается вынести своего раненого. Чего греха таить, эта методика была характерна и для немцев, и для красноармейцев, и для союзников. Война имела настолько критичный характер, так много было поставлено на карту, что использовались любые приемы и методы, чтобы уничтожить как можно больше солдат противника.
Впервые в этой Конвенции упоминаются идентификационные жетоны, которые должны состоять из двух половин. При обнаружении мертвого военнослужащего одна половинка оставляется на трупе, а вторая должна быть передана в соответствующие органы, ведающие учетом личного состава. Причем, в отношении мертвых солдат противника эти половинки должны передаваться военным властям той стороны, которой принадлежал умерший.
В России таких знаков, которые обычно называют "смертными жетонами", нет и по сей день, хотя Советский Союз присоединился к этой Конвенции еще в 1931 году. Не было их и во время Второй Мировой войны, и во время Афганской войны, и в обе Чеченские войны.
Конвенция уделила особое внимание погибшим и умершим военнослужащим. Военные власти обязаны организовать учет павших солдат не только своих, но и противника, достойно их захоронить, и вести точный учет захоронений. А после окончания войны обменяться информацией по захоронениям.
В отличие от Конвенции 1906 года, новая ограничивает присутствие в медицинских учреждениях вооруженных лиц лишь часовыми или пикетами. Иметь вооруженные подразделения теперь не разрешается. Хранить оружие и боеприпасы раненых и больных можно только временно до появления возможности сдать их соответствующим службам. Зато под защиту Конвенции теперь попадает ветеринарный персонал, находящийся в медучреждении, даже если он не входит в состав последнего.
В Конвенции 1929 года уточняется - кто относится к персоналу, защищаемому Конвенцией и кого при попадании в руки противника не относят к военнопленным, а возвращают в свои войска. Кроме тех, кто занят сбором, транспортировкой, лечением раненых, священники, административный персонал медучреждений, под защиту Конвенции теперь попали и солдаты боевых войск, специально обученные оказывать первую медицинскую помощь, солдаты, используемые для переноски, транспортировки раненых. Т.е. это ротные и батальонные санинструкторы, санитары, санитары-водители. Теперь, если они попали в руки противника в момент, когда они занимались этим делом и имели на руках соответствующие удостоверения личности, то их также не берут в плен, а обращаются с ними, как и с персоналом медучреждений.
Конвенция позволяет их задержать в руках противника лишь для исполнения обязанностей по уходу за своими ранеными, и на время, которое требуется для этого. Затем этот персонал вместе с оружием, средствами транспорта, оборудованием безопасным способом переправляется к своим войскам.
В Конвенции 1929 года прежнее значение эмблемы "красный крест на белом фоне" было сохранено. Т.е. этот знак является отличительным знаком медицинской службы всех армий. Однако, учитывая то, что в нехристианских странах крест воспринимается не как медицинский знак, а как символ христианств (т.е. символ враждебной религии), новая Конвенция определила, что взамен красного креста могут использоваться (также на белом фоне) красный полумесяц, красный лев и солнце.
Конвенция также уточнила, что для признания лиц как относящихся к персоналу, защищенному Конвенцией, недостаточно, чтобы человек имел на рукаве повязку с опознавательным знаком. Он также должен быть снабжен военными властями своей армии соответствующим удостоверением личности с фотографией, или, в крайнем случае, в его солдатской книжке должна быть соответствующая запись. Удостоверения личности персонала, защищаемого Конвенцией, должны быть одинаковыми во всех воюющих армиях.
К сожалению, сама Конвенция не предложила образца такого удостоверения, оставив этот вопрос на договоренность воюющих сторон. Вторая Мировая война покажет, что в современных условиях договариваться противники во время войны не могут ни о чем. Такие удостоверения так и не появились ни в одной из стран, затронутых войной. Это давало формальный повод брать медицинский персонал в плен наравне со всеми остальными солдатами и офицерами.
Статья 24. Конвенция определила право применения знака "Красный крест на белом фоне" в мирное время. Этот знак может располагаться на всех медицинских учреждениях, которые занимаются оказанием помощи раненым, травмированным и больным, но исключительно на бесплатной основе.
Самым существенным условием, радикально меняющим область применения положений Конвенции, является статья 25, которая в отличие от положений Конвенций 1864 и 1906 года требует, чтобы ее подписанты придерживались ее во всех случаях, вне зависимости от того, подписал ли их противник Конвенцию или нет, выполняет он ее или нет.
Причем статья 26 лишает военных командиров возможности обходить требования Конвенции по формальным основаниям. Она однозначно предписывает в случае затруднительных случаев и в случаях, точно не описанных в Конвенции, руководствоваться ее общим смыслом и духом. Т.е. трактовать ее положения в пользу раненых, больных и обслуживающего их персонала.
Конвенция требует, чтобы ее положения были известны не только командирам, а и всем войскам, и в особенности тем, кого она защищает. В том числе ее положения должны быть доведены и до населения.
Статья 34 новой Конвенции полностью отменяла действие таких же конвенций 1864 и 1906 годов. Это существенный момент, поскольку многие конвенции, относящиеся к военным действиям, так или иначе, в той или иной мере сохраняли действие предыдущих конвенций, хотя бы для тех, кто не присоединился к более поздним вариантам.
.
Права и обязанности медицинского персонала в вооружённых конфликтах
Необходимо подчеркнуть, что выполнение профессиональных обязанностей медицинским персоналом в вооружённых конфликтах регламентировано международным гуманитарным правом, которое подтверждается положениями Женевских конвенций и Дополнительных протоколов к ним.
Основные положения международного гуманитарного права подтверждены четырьмя Женевскими конвенциями, принятыми 12 августа 1949 г., и двумя Дополнительными протоколами к Женевским конвенциям, принятыми 8 июня 1977 года:
Женевская конвенция об улучшении участи раненых и больных в действующих армиях;
Женевская конвенция об улучшении участи раненых, больных и лиц, потерпевших кораблекрушение, из состава вооружённых сил на море;
Женевская конвенция об обращении с военнопленными;
Женевская конвенция о защите гражданского населения во время войны;
Дополнительный протокол к Женевским конвенциям от 12 августа 1949 г., касающимся защиты жертв международных вооружённых конфликтов;
Дополнительный протокол к Женевским конвенциям от 12 августа 1949 г., касающимся защиты жертв вооружённых конфликтов немеждународного характера.
В настоящее время Женевские конвенции признаны более чем 150 государствами, т.е. почти всем международным сообществом, поэтому они являются обязательными международными нормами. Медицинский персонал, работающий в зоне конфликта, должен соблюдать требования Женевских конвенций и Дополнительных протоколов к ним, так как их нарушение - нарушение международного гуманитарного права, за которое предусмотрены ответственность и определённые санкции.
Обязанности медицинского персонала
Медицинские работники, которых привлекают к оказанию помощи в вооружённых конфликтах, должны знать и чётко выполнять следующие обязанности.
В любых обстоятельствах действовать гуманно, ответственно выполнять свой долг, как велит совесть.
Принцип гуманности, сострадания к жертвам - один из основополагающих принципов международного гуманитарного права.
Медицинский персонал, предоставляющий свои услуги во время вооружённого конфликта, обязан, как и в мирное время, соблюдать принципы медицинской этики.
Он должен выполнять основные правила «Женевской клятвы», принятой в 1948 г. Всемирной медицинской ассоциацией, в соответствии с которыми врач должен:
выполнять профессиональные обязанности добросовестно и с достоинством;
не разглашать доверенных ему тайн;
не допускать никакой религиозной, национальной, расовой или политической дискриминации при выполнении своего долга;
признавать абсолютную ценность человеческой жизни;
даже под угрозой не использовать медицинские знания против законов человечности.
Всемирная организация здравоохранения и Международный комитет военной медицины и фармации в 1957 г. одобрили «Правила медицинской этики для военного времени» и «Правила предоставления помощи раненым и больным в вооружённых конфликтах», где подтверждён принцип единства медицинской этики в мирное и военное время.
Таким образом, раненые, больные, потерпевшие кораблекрушение, военнопленные, гражданское население на территории противника или оккупированной территории должны пользоваться уважением и защитой, обращение с ними должно быть гуманным.
Уход предоставляют без различий, по каким бы то ни было соображениям, кроме медицинских.
Принцип предоставления помощи, без какой бы то ни было дискриминации - основополагающий принцип международного гуманитарного права. Врач должен видеть в раненом только пациента, а не «своего» или «противника». Очерёдность оказания помощи определяется исключительно медицинскими требованиями, совестью врача и медицинской этикой. Особое внимание следует уделять наиболее уязвимым группам пострадавших: детям, старикам, беременным.
Лиц, находящихся под защитой Конвенций, запрещено подвергать какой бы то ни было медицинской процедуре, которая не показана по состоянию их здоровья, а также подвергать каким бы то ни было медицинским, биологическим или иным научным опытам.
Особенно строгий контроль в этой области осуществляет международное гуманитарное право. Это связано с преступлениями против человечества в годы Второй мировой войны. Необходимо исключить любые опыты над лицами, находящимися во власти противника.
Необходимо уважать всех раненых и больных.
Если пациент в состоянии дать согласие на лечение, врач должен получить его, прежде чем приступать к лечению. В то же время действия, способные нанести ущерб здоровью больного (например, медицинские опыты), запрещены, даже если пациент даёт на них согласие.
Медицинский персонал, совершающий нарушения международного гуманитарного права, подлежит наказанию.
На медицинском персонале, работающем в зоне вооружённого конфликта, лежит большая ответственность. Он должен сознавать, что нарушение международного гуманитарного права может вызвать тяжелейшие последствия не только для жертв этого нарушения, но и для самого медицинского персонала. Серьёзные нарушения официально считают военными преступлениями, они подлежат уголовному преследованию независимо от времени и места совершения.
Права медицинского персонала
Защита медицинского персонала во время выполнения им своих обязанностей.
Необходимо отметить, что, выполняя свои обязанности в зоне вооружённого конфликта, медицинский персонал пользуется защитой международного гуманитарного права, Женевских конвенций и Дополнительных протоколов. Защита предоставляется медицинскому персоналу при условии, что он занимается исключительно выполнением поставленных перед ним гуманитарных задач, и лишь на время их выполнения. Кроме того, в этот период медицинский персонал обязан соблюдать ряд важнейших требований.
Иметь опознавательные знаки и документы.
Все члены медицинского персонала, которые пользуются защитой в зоне вооружённого конфликта, должны носить ясно видимый отличительный знак (например, большой красный крест на груди и спине или для персонала гражданской обороны - голубой равносторонний треугольник на оранжевом поле) и иметь удостоверение личности установленного образца согласно Дополнительному протоколу к Женевским конвенциям.
Соблюдать нейтралитет в вооружённом конфликте.
Медицинский персонал должен воздерживаться от каких бы то ни было враждебных действий или любого вмешательства в военные действия.
Иметь только личное оружие и использовать его исключительно для самообороны и защиты своих раненых и больных.
Оружие можно использовать для предотвращения актов насилия в отношении медицинского персонала или раненых и больных, а также для поддержания порядка в медицинских учреждениях.
Медицинский персонал не может быть подвергнут наказанию или преследованию за выполнение им профессиональных обязанностей в соответствии с нормами медицинской этики.
Это означает, что медицинская деятельность, если она осуществляется в соответствии с медицинской этикой, ни при каких обстоятельствах и вне зависимости от того, кому оказывается помощь, не может стать поводом для насилия, угроз, преследований и наказаний.
Не допускается принуждение медицинского персонала к совершению действий, несовместимых с медицинской этикой.
Это положение дополняет предыдущее. Медицинский персонал нельзя принуждать к совершению действий в отношении раненых и больных, несовместимых с положениями Конвенций, Протоколов и нормами медицинской этики.
Не допускается принуждение медицинского персонала к предоставлению информации о раненых и больных.
Медицинский персонал имеет право не давать информацию, которая может причинить вред раненым, больным или их семьям. Однако если внутригосударственное законодательство одной из сторон вооружённого конфликта принуждает медицинский персонал предоставить информацию, её предоставляют своему руководству для дальнейшего разрешения возникшей ситуации.
Иммунитет от взятия в плен. Этим правом пользуются следующие категории медицинского персонала:
медицинский персонал, направленный Международным комитетом Красного Креста;
медицинский персонал нейтрального государства, предоставленный в распоряжение одной из сторон в конфликте;
медицинский персонал госпитальных судов и самолетов санитарной авиации.
Необходимо подчеркнуть, что Конвенции и Протоколы предоставляют особые права медицинскому персоналу, направленному в зону вооружённого конфликта, для того, чтобы обеспечить выполнение важнейшей задачи - оказания помощи раненым и больным.
Опыт организации медико-санитарной помощи населению в локальных вооружённых конфликтах свидетельствует о том, что она осуществляется с учётом обстановки боевых действий и создания необходимой группировки медицинских сил и средств. Для этих целей могут быть привлечены медицинские учреждения и формирования службы медицины катастроф, ГО, других министерств и ведомств, а также различных международных и гуманитарных организаций. В своей работе они должны соблюдать требования врачебной этики, международного гуманитарного права и высокого профессионализма по оказанию медицинской помощи пострадавшим.
В свою очередь, Всемирная ассамблея здравоохранения тоже не остается безучастной к правовым проблемам медицинского персонала, участвующего в вооруженных конфликтах.
Так, на своей 10-ой Всемирной медицинской ассамблее в октябре 1956 приняла «Правила на время вооруженных конфликтов» медицинский вооруженный конфликт право Общие правила на время вооруженных конфликтов
Требования, установленные «Международным кодексом медицинской этики» Всемирной Медицинской Ассоциации, действуют как в мирное время, так и во время вооруженных конфликтов. Первейшей обязанностью врача является профессиональный долг, при осуществлении которого, прежде всего, следует руководствоваться собственной совестью. Главная задача медицинской профессии - сохранять здоровье и спасать жизни. Поэтому для врачей считается неэтичным: A.
Давать советы и рекомендации, а также осуществлять профилактические, диагностические или лечебные процедуры, не оправданные интересами пациента.
B.
Ослаблять человека физически или психически без явных медицинских на то оснований.
C.
Использовать научные знания с целью посягательства на здоровье и жизнь людей.
Во время военных действий, как и в мирное время, запрещены эксперименты на людях, ограниченных в своей свободе, в частности, на пленных и заключенных, а также на населении оккупированных районов. В неотложных ситуациях врач обязан всегда оказать необходимую помощь независимо от пола, расы и национальности пациента, его религиозных убеждений, политических пристрастий и других подобных критериев. Медицинские действия должны продолжаться столько, сколько необходимо и возможно. Врач должен обеспечить медицинскую конфиденциальность. Врач обязан распределять, находящиеся в его распоряжении, привилегии и условия содержания пациентов лишь в соответствии с медицинскими показаниями.
Правила оказания помощи больным и раненым, особенно во время вооруженных конфликтов
А.
При любых условиях, каждый человек - гражданский или военный - должен получить помощь, в которой он нуждается, независимо от пола, расы, национальности, религии, политических пристрастий и других немедицинских критериев.
Любое вмешательство, которое может причинить ущерб здоровью, физической или психической целостности человека, запрещается, если оно прямо не оправдано с лечебной точки зрения. В.
В неотложных ситуациях врачи и вспомогательный медицинский персонал обязаны оказать немедленную помощь настолько хорошо, насколько это возможно. Для врача не может быть никаких различий между пациентами, кроме степени ургентности состояния (Ургентные (или неотложные) состояния - группа заболеваний, требующих срочного врачебного вмешательства (нередко - хирургического), невыполнение которого грозит серьёзными осложнениями или летальным исходом для данного больного).
Врачам и медицинскому персоналу должны быть гарантированы защита и содействие, необходимые для свободного осуществления их деятельности и полноценного исполнения профессионального долга. Им должна быть обеспечена свобода перемещения и полная профессиональная независимость. Исполнение медицинских обязанностей и долга ни при каких обстоятельствах не может рассматриваться, как проступок. Врача нельзя преследовать за соблюдение профессиональной конфиденциальности. Медики, исполняющие профессиональные обязанности, носят специальную отличительную эмблему: красная змея и посох на белом фоне. Использование этой эмблемы регулируется специальными правилами. А на своей 55-ой сессии пунктом 13.2 повестки дня Всемирная ассамблея здравоохранения приняла следующую резолюцию - «Защита медицинских миссий во время вооруженного конфликта», в которой говорится: Пятьдесят пятая сессия Всемирной ассамблеи здравоохранения, напоминая и подтверждая резолюцию WHA46.39, озаглавленную "Медико-санитарные и медицинские службы вовремя вооруженного конфликта"; вновь подтверждая необходимость содействовать и обеспечивать соблюдение принципов и норм международного гуманитарного права и руководствуясь в этом отношении соответствующими положениями Женевских конвенций 1949 г. и их Дополнительными протоколами 1977 г. в соответствующих случаях; осознавая, что за многие годы подходы, основанные на международном гуманитарном праве и соблюдении прав человека, привели к улучшению защиты медицинского персонала и их признанных эмблем во время вооруженного конфликта; глубоко обеспокоенная недавними сообщениями об увеличении случаев нападений на медицинский персонал, учреждения и отделения во время вооруженных конфликтов; встревоженная степенью, в которой гражданское население страдает от отсутствия медицинской помощи вследствие нападений на персонал здравоохранения и другой гуманитарный персонал и на медико-
санитарные учреждения во время вооруженных конфликтов;
осознавая неблагоприятное воздействие таких конфликтов на высокоприоритетные программы общественного здравоохранения, такие как Расширенная программа иммунизации, борьба против малярии, туберкулеза; признавая преимущества прекращения огня, согласованного для национальных дней иммунизации в соответствующих случаях; убежденная, в соответствии с международным правом, в необходимости обеспечить защиту от нападений на персонал здравоохранения, больницы, медико-санитарные учреждения и инфраструктуру, машины скорой помощи и другие медицинские транспортные средства и системы коммуникаций, используемые для гуманитарных целей, ПРИЗЫВАЕТ все стороны вооруженных конфликтов полностью соблюдать и выполнять применимые нормы международного гуманитарного права, защищающие гражданских лиц и комбатантов, не участвующих в военных действиях,
а также медицинский, сестринский и другой персонал здравоохранения и гуманитарный персонал, и соблюдать положения, регулирующие использование эмблем Красного Креста и Красного Полумесяца и их защитный статус по международному гуманитарному праву;
НАСТОЯТЕЛЬНО ПРИЗЫВАЕТ государства-члены осудить все нападения на персонал здравоохранения, особенно те, которые препятствуют способности такого персонала выполнять свою гуманитарную функцию во время вооруженных конфликтов; НАСТОЯТЕЛЬНО ПРИЗВАЕТ ТАКЖЕ государства-члены, организации системы Организации Объединенных Наций, другие межправительственные и неправительственные органы, активно работающие в гуманитарной области или в области здравоохранения, способствовать действиям, которые обеспечивают безопасность персонала здравоохранения; НАСТОЯТЕЛЬНО ПРИЗЫВАЕТ ТАКЖЕ стороны конфликта и организации гуманитарной помощи обеспечить, чтобы машины скорой помощи, другие медицинские транспортные средства, медико-санитарные учреждения или другие сооружения, которые содействуют работе персонала здравоохранения, использовались только для гуманитарных целей; ПРЕДЛАГАЕТ Генеральному директору: (1) содействовать защите и уважению персонала и учреждений здравоохранения; (2) поддерживать тесную связь с компетентными организациями системы Организации Объединенных Наций, включая ЮНИСЕФ,
Управление по координации гуманитарной деятельности, Бюро Верховного комиссара по делам беженцев и Бюро Верховного комиссара по правам человека вместе с Международным комитетом Красного Креста, Международной федерацией обществ Красного Креста и Красного Полумесяца и с другими соответствующими межправительственными и неправительственными органами, с тем, чтобы содействовать выполнению настоящей резолюции;
(3) широко распространить настоящую резолюцию. В настоящее время в России существует и действует следующий документ: "НАСТАВЛЕНИЕ ПО МЕЖДУНАРОДНОМУ ГУМАНИТАРНОМУ ПРАВУ ДЛЯ ВООРУЖЕННЫХ СИЛ РОССИЙСКОЙ ФЕДЕРАЦИИ" (утв. Министром обороны РФ 08.08.2001), в котором регламентируются права и обязанности медицинского персонала в вооруженных конфликтах: Ст. 58. Медицинский и духовный персонал пользуется уважением и покровительством и не может быть объектом нападения, если этот персонал при проверке не совершал действий, выходящих за рамки его профессиональных (медицинских или духовных) обязанностей, и воздерживается от участия в боевых действиях. Предоставление защиты может быть прекращено только после предупреждения с установлением в соответственных случаях разумного срока и после того, как такое предупреждение не было принято во внимание. Ст. 59. Медицинский и духовный персонал, задержанный стороной в конфликте в целях оказания помощи военнопленным, не будет считаться военнопленными, но по меньшей мере будет пользоваться преимуществами и покровительством, предоставляемыми военнопленным. Они будут продолжать выполнять свои медицинские и духовные обязанности в интересах военнопленных, по преимуществу принадлежащих к вооруженным силам, за которыми они числятся. Ст. 61. Захваченный временный медицинский персонал противника (личный состав вооруженных сил, специально обученный для использования в качестве санитаров, санитарок или носильщиков для розыска, подбирания, перевозки или лечения раненых и больных) получает статус военнопленных и при необходимости может использоваться для выполнения своих медицинских функций в соответствии с уровнем своей специальной подготовки. Ст. 62. Захваченный духовный персонал противника должен иметь возможность свободно выполнять свои обязанности до тех пор, пока удерживающая сторона сама не будет в состоянии обеспечивать духовную помощь. Положения, относящиеся к захваченному медицинскому персоналу противника, распространяются по аналогии на захваченный духовный персонал. Ст. 63. Запрещается привлечение задержанного медицинского и духовного персонала к выполнению работ, не связанных с его медицинскими или духовными обязанностями.
Источники и литература
1. Сайт "ICRC -Intrenationsl Humanitarian Lo - Treaties&Documents" (www.icrc.org/ihl.nsf). 2. Д.Дуэ. Господство в воздухе. АСТ. Terra Fantastica. Санкт-Петербург. 2003г. Наставление по международному гуманитарному праву для Вооруженных Сил Российской Федерации (проект). 2001г. Резолюция Пятьдесят пятой сессии Всемирной ассамблеи здравоохранения от 18 мая 2002 г № WHA55.13. . «Правила на время вооруженных конфликтов». Приняты 10-ой Всемирной Медицинской Ассамблеей, Гавана, Куба, октябрь 1956, отредактированы 11-ой Всемирной Медицинской Ассамблеей, Стамбул, Турция, октябрь 1957, дополнены 35-ой Всемирной Медицинской Ассамблеей, Венеция, Италия, октябрь 1983.
Военные врачи в армии - фигуры весьма уважаемые. С почетом к ним относятся как рядовые, так и высший офицерский состав, считая врачей людьми умными, интеллигентными, "толковыми".
Средняя заработная плата: 45000 рублей в месяц
Востребованность
Оплачиваемость
Конкуренция
Входной барьер
Перспективы
Стать военным врачом - значит быть готовым к необходимости оказания помощи раненому солдату в любое время суток. Подобная профессия требует от человека твердости характера и хладнокровия. В период боевых действий доктор превращается в волшебника, который спасает жизни бойцов. Но как получить соответствующую специальность? В данной статье описан механизм поступления в профильные вузы с дальнейшим продвижением по карьерной лестнице.
История
Военная медицина имеет богатую многовековую историю. В Древнем Египте на поле брани функционировали специальные шатры, в которых перевязывали раненых солдат. Задолго до нашей эры в Греции и Римской империи существовали отдельные невооруженные бригады, эвакуирующие из зоны боевых действий воинов с ранениями, и оказывали им базовую помощь в более безопасных условиях.
На территории Киевской Руси во время военных походов солдаты использовали специфические палатки (убрусы), выполняющие функцию пункта оказания первой помощи. Здесь воинам целители перевязывали раны и останавливали кровотечения.
На территории современной РФ военная медицина активно развивалась в XII-XIII веках. Однако официально соответствующая специальность возникла в 1620 году. В это время был выдан первый воинский Устав России - «Книга воинская о всякой стрельбе и огненных хитростях». В документе четко прописывались организационные нюансы полковой медицинской службы с учетом всех юридических и финансовых основ профессии военного врача.
В 1798 году по указу императора основывается Медико-хирургическая академия, которая становится первым высшим учебным заведением в Санкт-Петербурге и всей России, где обучают военных врачей. В XIX и XX веках продолжается активное развитие специальности в соответствии с постоянно меняющимися условиями ведения боевых действий. Применение инновационных типов оружия заставляло полевых врачей быстро приспосабливаться к новым условиям и изобретать новые подходы к лечению раненых солдат.
Важную роль в становлении военной медицины сыграл Н.И. Пирогов, который в 1847 впервые в условиях боевых действий применил эфирный наркоз, чем существенно улучшил качество предоставляемой экстренной помощи.
Описание и характеристика профессии
Несмотря на романтический ореол, который придают профессии кинофильмы и книги, быть военврачом весьма непросто. Такая работа предусматривает обладание глубокими познаниями в медицине с параллельным выполнением всех обязанностей обычного солдата. Главной задачей доктора во время боевых действий является оказание неотложной помощи раненым товарищам. В мирный период упор делается на обеспечение соответствующих подразделений армии необходимыми препаратами и проведение профилактической работы.
Медицинских работников в войсках достаточно. Это санинструкторы, фельдшеры, санитары. Однако врачом может быть только офицер. Поэтому все доктора имеют звание не ниже младшего лейтенанта.
К преимуществам профессии военного врача можно отнести:
- Уважение со стороны сослуживцев. Нередко к младшему офицеру командир части обращается, как к равному себе, что подчеркивает важность профессии.
- Бесплатная учеба с дальнейшим повышением квалификации. В мирное время примерно треть всего времени воинской службы занимают выезды на разнообразные курсы и тренинги для совершенствования теоретических и практических навыков доктора.
- Льготы, которые предусмотрены государством для военнослужащих.
Несмотря на указанные преимущества, нужно помнить, что монета всегда имеет две стороны. Военный врач должен быть готов к тому, что его могут вызывать в любое время суток. Доктора нередко сталкиваются с трудностями в вопросе жилья из-за необходимости проживания в казармах. В случае начала крупномасштабных боевых столкновений соответствующий специалист будет работать в самом их эпицентре. Поэтому перед выбором профессии необходимы тщательно обдумать все плюсы и минусы подобной работы.
Специальности, вузы и предметы ЕГЭ
Для подготовки военных врачей в России созданы высшие учебные заведения, специализирующиеся на изложении не только профильного медицинского материала, но и демонстрации будущим выпускникам всех тягот службы.
Абитуриенты должны быть готовы к параллельному освоению фундаментальных наук (анатомия, физиология, терапия, хирургия) на одном уровне со строевой подготовкой, организацией медицинской службы в армии и тому подобное.
Чтобы стать военным врачом, необходимо закончить профильное высшее учебное заведение, и список наиболее популярных вузов мы приведем ниже:
- Военно-медицинская академия им. С. М. Кирова (Санкт-Петербург). Это одно из наиболее востребованных учебных заведений в стране. Здесь функционируют три базовых факультета, которые готовят специалистов морских, летных и сухопутных войск.
- Военная академия Ракетных войск стратегического назначения имени Петра Великого (Москва).
- Томский Военно-медицинский институт.
- Самарский военно-медицинский институт.
- Академия Федеральной службы безопасности Российской Федерации (Москва).
После 6 лет обучения каждый выпускник получает диплом и звание младшего лейтенанта. Дальше необходимо пройти интернатуру (1 год). Для поступления в соответствующие вузы абитуриентам нужно предоставить результаты ЕГЭ по следующим предметам:
- биология;
- химия;
- русский язык и литература.
Важно помнить, что для поступления в соответствующие вузы требуется хорошая физическая подготовка. Студенты регулярно бегают кросс, плавают на время, делают лыжные прогулки. Поэтому учиться на военного врача - задача не из легких.
Обязанности
Военными врачами становятся люди, готовые в случае необходимости отправиться в «горячую точку». Во время боевых действий обязанности доктора сводятся к оказанию квалифицированной медицинской помощи в специально оснащенных мобильных пунктах. В зависимости от обеспечения конкретного подразделения перевязки, операции или остановки кровотечения могут проводиться в обычной палатке или полноценном передвижном госпитале.
В мирное время военный врач также не сидит без дела. Его ключевыми обязанностями являются:
- контроль санитарно-гигиенических норм в подразделении;
- осуществление лечебно-профилактических мероприятий;
- проведение профилактики эпидемий инфекционных заболеваний;
- контроль поставок медицинских препаратов, инструментов, материала для перевязок и тому подобное;
- проведение медицинских осмотров.
Качественная работа полевых врачей - неотъемлемая часть процветания вооруженных сил любого государства.
Кому подходит данная профессия?
Стать военным врачом непросто. Для этого требуется выдержка, умение справляться со стрессовыми ситуациями, готовность к обороне страны. Традиционно данную профессию выбирают преимущественно мужчины. Однако количество женщин в вооруженных силах многих стран с каждым годом растет.
Обязательным условием для эффективного выполнения обязанностей остается хорошая физическая подготовка. При наличии избыточного веса трудно нести службу и гарантировать качественное предоставление медицинских услуг в условиях боевых действий.
Важно помнить, что должность военного врача тесно связана с необходимостью участия в соответствующих учениях или боевых действиях. Проживание в казармах также обуславливает определенный дискомфорт. Поэтому тот, кто желает спокойной и размеренной семейной жизни, выбирает профессию гражданского доктора.
Заработная плата
Заработная плата военного врача зависит от его звания и стажа. Младшие офицеры могут получать на 20-30 тысяч рублей в месяц. Со временем после роста по карьерной лестнице данный показатель увеличивается. Кроме соответствующего гонорара, доктор может дополнительно рассчитывать на социальные льготы, которые сокращают его ежедневные расходы.
Уровень заработной платы также может колебаться в зависимости от условий работы в конкретном госпитале или медицинской части, где функционирует врач. Выпускники соответствующих ВУЗов, которые только начинают работу, получают в среднем 10-15 тысяч рублей в месяц.
Как строить карьеру?
На сегодняшний день профессия военного врача становится все более востребованной. Причиной тому послужило кадровое сокращение после реформ в 2000-х. Развитие карьеры предусматривает четкое выполнение поставленных командованием задач и квалифицированное оказание медицинской помощи. Повышение в звании способствует росту как уважения среди коллег и сослуживцев, так и увеличению заработной платы.
Неофициально все военные врачи делятся на «лечебников» и «организаторов». Первая группа специализируется на оказании медицинской помощи солдатам со всеми плюсами и минусами соответствующей деятельности. Вторая часть докторов занимается поставками препаратов, обеспечением госпиталей необходимым оборудованием и другими подобными функциями. Если вы уже определились, какая именно отрасль вам ближе, то необходимо запастись терпением, и на первых порах довольствоваться наименее престижным местом работы. По мере повышения квалификации и стажа повышаются шансы перевода в более крупные воинские части и, разумеется, роста заработной платы.
Перспективы профессии
Профессия военного врача по-прежнему остается актуальной. Даже в мирное время государство выделяет большие деньги для поддержки адекватного функционирования медицинской службы в структуре вооруженных сил. А с учетом постоянно возникающих военных конфликтов, в которых задействованы и российские военнослужащие, недостатка в работе пока не предвидится.
Размеры заработных плат могут меняться в зависимости от политики государства. Однако уважение людей и возможность поучаствовать в защите собственной страны по-прежнему остаются теми причинами, которые побуждают молодых парней и девушек поступать в профильные медицинские вузы. Перед окончательным выбором профессии нужно спокойно взвесить все положительные и отрицательные стороны специальности военного врача и решить для себя, стоит ли оно того.